Только для белых: уход за очень светлой кожей

Под понятием «белоснежная кожа», как правило, подразумевается кожа I и II фототипов. У людей с такой кожей очень мало клеток, которые вырабатывают пигмент меланин. Соответственно, такая кожа плохо защищается от УФ лучей и быстро обгорает.
Кожа 1 фототипа – это совсем «белоснежки». Загар на такую кожу, можно сказать, вообще не ложится.
Кожа 2 фототипа загорает чуть лучше, но все равно получить солнечный ожог могут быстро.
Крайняя степень белоснежной кожи (альбинизм) характеризуется отсутствием в коже меланина. Пребывание на солнце для таких людей крайне опасно.
Кожа I и II фототипов имеет ряд важных особенностей!

Нужно помнить, что избыток ультрафиолета разрушает ядра клеток. Поэтому крайне важно создать коже такие условия, чтобы она с этим справлялась. Каждый солнечный ожог будет иметь негативные последствия в виде фотостарения и появления новообразований в дальнейшем.
Также имеет значение вся доза ультрафиолета, которую мы получили за жизнь, потому что повреждения клеток накапливаются. И для светлой кожи этот лимит гораздо меньше, чем для высоких фототипов (5-6). Но и смуглая кожа в конце концов может обгореть.
Смуглая кожа, в отличии от светлой, более чувствительная, у нее более тонкий роговой слой. Проблем с пигментацией и высыпаниями у смуглой кожи больше. У I фототипа довольно часто встречаются веснушки, они появляются в 3-4 года и уменьшаются после 30 лет. Это генетическая предрасположенность.
Особенности ухода за светлой кожей:
В базовом уходе за светлой кожей должна быть всегда SPF защита, в зависимости от времени года от 20 (зимой) и до 50 летом. Нужно активно помогать коже в сезон высокой солнечной активности использованием антиоксидантов наружно (витамин С, ресвератрол, витамин Е, масло виноградных косточек, феруловая кислота) и внутрь (ресвератрол, витамин С, куркумин, глутатион, ацетилцистеин, коэнзим Q10, янтарная кислота).
Рекомендуется принимать дополнительно и мониторить уровень витамина Д3 в крови, так как в светлой коже его вырабатывается заметно меньше. Важно следить за барьерными функциями кожи. Умываться мягкими средствами, не пересушивать кожу. Использовать косметику с натуральными увлажняющими факторами (гиалуроновая кислота, церамиды, мочевина, молочная кислота)
Уход за светлой кожей в клинике:
Если светлая кожа здоровая, без различных кожных заболеваний, то процедуры можно проводить любые, по показаниям. Пожалуй, больше всего рекомендованы для светлой кожи процедуры, улучшающие барьерные и защитные ее функции. Это иньекции с антиоксидантами, гиалуроновой кислотой, регулярные уходы, микротоковая терапия, низкочастотные лазеры.
Что такое витилиго, можно ли его вылечить
Витилиго — это хроническое дерматологическое заболевание, при котором тело покрывается бесцветными или белесыми пятнами. Им страдает около 2% людей на Земле. Чаще всего оно выявляется в Индии, минимальное число заболевших — в Китае. Из этой статьи вы узнаете, что вызывает такое нарушение, как оно диагностируется, чем его лечить.

Что это за болезнь?
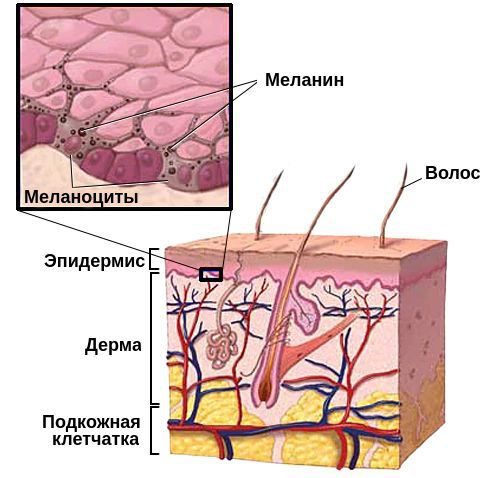
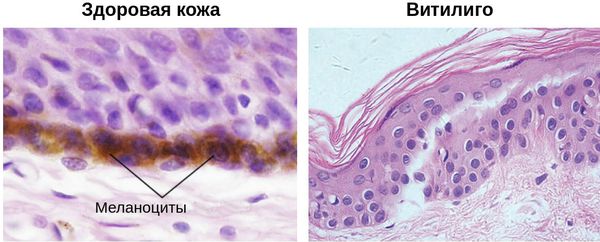
Это изменение пигментации кожи (иногда волос), вызванное разрушением меланоцитов. В образующихся пятнах их просто нет. Чтобы лучше понять, что такое витилиго, нужно выяснить, что такое меланоциты, какова их роль.
Это клетки, которые вырабатывают меланины — окрашивающие пигменты. Эумеланины — черные и коричневые, создают темные оттенки кожи, волос, глаз. Феумеланины — желтые. Существует также третий меланин — нейромеланин, но он окрашиваем мозговые структуры и на цвет кожи не влияет.
Меланоциты выполняют и более важные функции. Они защищают кожу от вредного ультрафиолетового излучения, участвуют в саморегуляции организма. Изменения в этих клетках приводят к нарушению пигментации и соответствующим заболеваниям. Витилиго — одно из них.
Причины заболевания
Точно неизвестно, из-за чего начинается витилиго. Болезнь часто имеет наследственную природу, но бывает и приобретенной.
В основе механизма ее развития могут лежать:
- врожденные дефекты меланоцитов;
- их разрушение под действием аутоиммунных реакций;
- сокращение жизненного цикла меланоцитов.
Иногда появление на волосах или лице белых пятен связывают с прямым воздействием солнечных лучей. Отмечается взаимосвязь витилиго с сахарным диабетом, болезнью Адиссона, дисфункциями щитовидной железы. Однако точные причины пока неизвестны.

Начаться разрушение меланоцитов может в любом возрасте. Однако в каждом третьем случае такой диагноз выставляется ребенку до 12 лет.
Болезнь у мужчин выявляется реже, чем у женщин. Однако причина кроется не в физиологических особенностях. Женщины более склонны беспокоиться из-за кожных проявлений, чем мужчины, поэтому чаще обращаются к врачам.
Симптомы витилиго
Начинается заболевание с обесцвечивания отдельных участков кожи. Они четко ограничены и обычно располагаются симметрично (например, по обе стороны от носа). Возможна как гипопигментация, когда кожа становится чуть светлее, так и депигментация, когда цвета в ней не остается вовсе.
Чаще всего изменение цвета затрагивает:
- лицо (вокруг глаз, ноздрей, губ);
- пальцы;
- подмышечные и подколенные впадины;
- сгибательные поверхности;
- тыльную поверхность кистей и лодыжек;
- пупок;
- соски;
- наружные половые органы.
Также могут побелеть волосы, брови, ресницы, усы, борода. Однако для этого должна измениться пигментация на лице или голове. Иными словами, кожа под волосяным покровом тоже обесцвечивается.
Классификация
Дерматологи классифицируют витилиго по разным параметрам. Один из них — распространенность пятен:
- Универсальная форма. 80% кожного покрова обесцвечивается.
- Фокальная форма. Депигментация возникает в определенной зоне.
- Акрофациальная форма. Затрагивает лицо (преимущественно носогубный треугольник), стопы и кисти.
- Сегментарная форма. Локализуется в одном или нескольких сегментах тела (шее, груди).
Отдельно рассматривают тип болезни, поражающий только слизистые оболочки. У женщин страдает вульва, у мужчин — половой член. Полость рта и анус обесцвечиваются независимо от пола.
Причины различия форм неизвестны, однако некоторые из них связаны с возрастом больных. Так, у ребенка обычно наблюдается сегментарное витилиго, тогда как взрослому более характерно акрофациальное.

Классификация по характеру пятен
Зоны осветления у разных людей отличаются. У одних сегмент или часть тела полностью белеет, у других кожа покрывается «горошком». Также встречаются полихромные формы заболевания:
- Трехцветная. Между здоровым участком и обесцвеченным пролегает гиперпигментированная (более темная) полоска.
- Четырехцветная. Отличается от трехцветной тем, что вокруг бесцветного пятна возникает темный контур.
- Пятицветная. Разбавлена пятнами голубоватого оттенка.
Наиболее редкая форма заболевания — воспалительная. По краям участка, лишенного меланина, возникает эритематозная (красная) каемка. Она чешется, шелушится, проходит максимум за несколько месяцев.
Стадии развития
Заболевание специфично тем, что стадии его развития можно выделить не всегда. Стадия прогресса заметна, если меланоциты разрушаются медленно, а эпидермис теряет цвет постепенно. Тогда депигментации долгое время предшествует гипопигментация.
Бывает, что в течение долгих лет появляются новые очаги, увеличивающиеся в размерах. Когда на протяжении двух лет изменения не наблюдаются, речь заходит о стадии стабилизации. Если же пятна появились внезапно и никогда не разрастались, некорректно говорить, что случился переход от одной стадии болезни к другой.
Стадия регресса маловероятна, лишь в 15% случаев пигмент в клетках внезапно восстанавливается. Обычно деструкция меланоцитов необратима.
Феномены витилиго
Иногда у больных, кроме классических симптомов, наблюдаются феномены. Каждый третий сталкивается с феноменом Кебнера. Это реакция здоровых участков кожи на механические раздражения.
Высыпания появляются в случае:
- сдавливания тканей;
- трения;
- термического воздействия (обморожения или ожога);
- УФ-облучения;
- укуса насекомого или животного;
- нанесения татуировки;
- хирургического вмешательства.
В редких случаях триггерами для появления сыпи становятся внутренние факторы: стресс, отравление, нарушение обменных процессов.
У каждого шестого больного витилиго наблюдается гало-феномен. Вокруг одной или нескольких имеющихся родинок образуется депигментированный ободок. Чаще всего галоневусы развиваются после солнечных ожогов.

Диагностика витилиго
Обычно поводом для обращения к врачу становятся белые пятна на коже. Для постановки диагноза достаточно осмотра, поскольку лишенные пигмента участки хорошо заметны. Под черной лампой Вуда можно отыскать зоны, где оттенок только начинает меняться.
Основная задача дерматолога — дифференцировать витилиго от других заболеваний:
- поствоспалительной дисхромии — реакции на воспалительный процесс;
- пиебалдизма (неполного альбинизма) — врожденного отсутствия пигментов на отдельных участках кожи и прядях волос;
- белого лишая — грибкового заболевания, которое характеризуется белыми чешуйчатыми высыпаниями.
Учитывая, что разрушению меланоцитов часто сопутствует дисфункция щитовидной, поджелудочной желез и надпочечников, больных часто направляют на консультацию к эндокринологу. Если затронуты половые органы, женщинам стоит посетит гинеколога, а мужчинам — андролога.
Лечение витилиго
Полному излечению данное заболевание не поддается. Появившиеся пятна у ребенка останутся на всю жизнь, поэтому их нужно не лечить, а маскировать. Добиться равномерного оттенка можно разными способами:
- Нанесение тонирующих средств. Эффективно, если область поражения незначительная.
- Применение наружных глюкокортикостероидных препаратов. Ими обрабатывают соседние участки для их осветления. Рекомендуется при универсальной форме болезни.
- Узкополосная УФ-терапия (лечение ультрафиолетом). Позволяет добиться загара на пораженных участках.

Химическим способом отбеливать здоровую кожу не рекомендуется. Столь мощное разрушение пигментов может впоследствии привести к злокачественному новообразованию — меланоме.
Профилактика
Когда симптомы и лечение известны, возникает желание предотвратить развитие заболевания. Однако при наличии витилиго в семейном анамнезе уберечь ребенка не получится. Поскольку факторы, провоцирующие разрушение меланоцитов, остаются неизвестными, профилактических мер не подобрать.
Тем не менее, если заранее известно о наследственной склонности к этой болезни, можно замедлить ее прогрессирование. Для этого необходимо избегать прямых солнечных лучей, пользоваться защитными средствами, повышать устойчивость к стрессам.
Некоторым пациентам везет, и витилиго отступает. В 15% случаев происходит спонтанная репигментация, и цвет кожи восстанавливается. Если медицина расшифрует этот механизм, то научится и лечить заболевание.
Витилиго — симптомы и лечение
Что такое витилиго? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, дерматолога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Витилиго (от лат. «vitilus» — телёнок) — это хроническое заболевание кожи, при котором на различных участках тела возникают чётко ограниченные молочно-белые депигментные или гипохромные пятна и обесцвечиваются волосы. Эти нарушения возникают из-за разрушения или резкого снижения количества меланоцитов — пигментных клеток — в очагах поражения [1] .
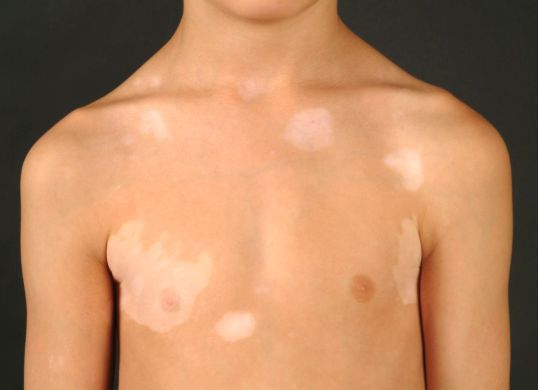
Распространённость
Средняя частота заболевания составляет 0,5-1 % от всего населения [2] . Реже всего эта болезнь встречается в Китае (0,093 %) [3] , странах Северной Европы (Дания — 0,38 %) [4] , чаще всего — в некоторых штатах Индии (8,8 %) [5] .
Витилиго может начаться в любом возрасте — с рождения до 80 лет. В 50 % случаев заболевание возникает до 20 лет, а у трети пациентов — до 12 лет. Причём с возрастом распространённость болезни постепенно увеличивается: оно проявляется у 0,45 % людей, моложе 1 года; у 1 % в возрасте от 1 до 5 лет; у 2,1 % в возрасте от 5 до 12 лет [6] .
Чаще всего витилиго обнаруживается у женщин. Это связывают с тем, что из-за косметических неудобств они чаще обращаются за медицинской помощью [2] .
В 15-20 % случаев витилиго встречается у членов одной семьи, причём распространённость заболевания среди родственников первой степени, т. е. родителей и детей, составляет 7 %, а среди идентичных близнецов — 23 %. Это говорит о однозначной роли генов в развитии заболевания [7] .
У пациентов с витилиго часто обнаруживаются другие заболевания [8] :
- болезни щитовидной железы — гипертиреоз, гипотиреоз, токсический зоб, тиреоидит — 0,62-12,5 %;
- сахарный диабет — 4,6-17 %;
- очаговая алопеция — 12-14 %;
- болезнь Аддисона — 2 %.
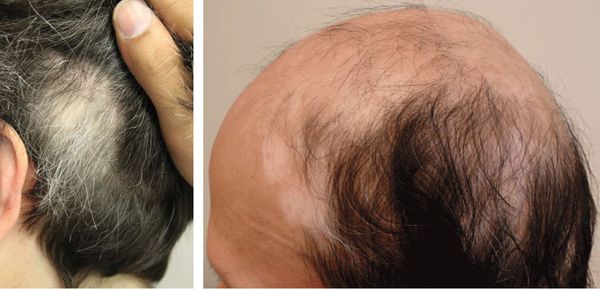
Причины витилиго
В настоящее время причиной возникновения витилиго считается аутоиммунный процесс. В нём участвуют CD8 + T-клетки — клетки иммунной системы. Они нацеливаются на меланоциты и разрушают их, оставляя участки кожи без образования пигмента. Клинически это проявляется в виде белых пятен [1] .
Почему происходит этот процесс, до конца не выяснено. Есть несколько различных теорий и гипотез патогенеза, которые объединены в теорию конвергенции.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы витилиго
Типичный признак витилиго — пятно молочно-белого цвета с чёткими границами, часто неровными и зазубренными краями. По форме может быть округлым, овальным или неправильным, по размеру — от нескольких миллиметров до нескольких сантиметров в диаметре. Его появлению нередко предшествует эритема и зуд.
В период прогрессирования или во время регресса наблюдаются «островки» здоровой кожи в виде точек вокруг волосяных фолликулов [1] .
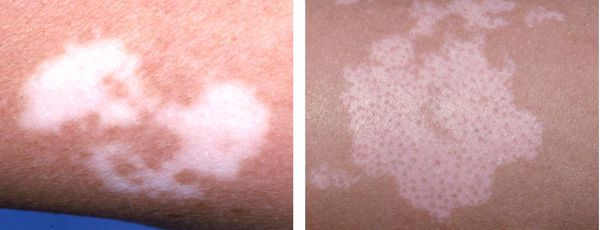
Также витилиго сопровождается обесцвечиванием волос, растущих на участке депигментированной кожи. Этот симптом называют или полиозом.
Волосы теряют цвет при любой локализации пятен, но чаще в области волосистой части головы, ресниц, бровей и области бороды у мужчин.
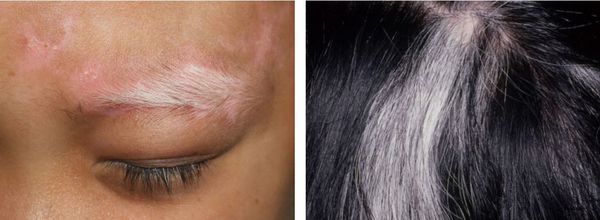
Если волосы обесцвечиваются на фоне клинически здоровой кожи, то это свидетельствует об изолированном поражении волосяных фолликулов. Такой тип витилиго называют фолликулярным [14] .
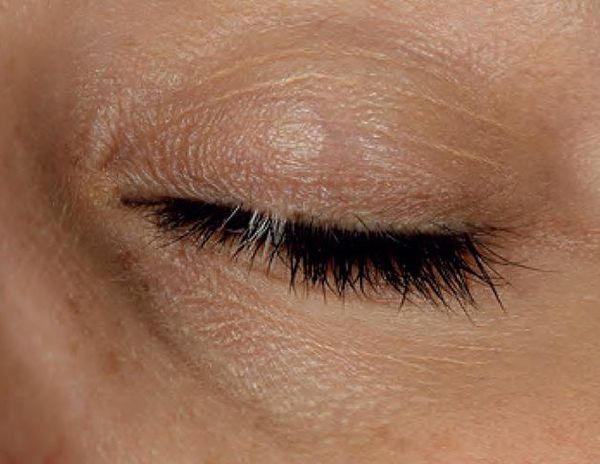
По локализации, форме, распространённости и клиническим проявлениям различают несколько разновидностей витилиго.
Распространённое (обычное) витилиго
Эта разновидность витилиго встречается чаще всего. Она характеризуется беспорядочно расположенными множественными белыми пятнами, часто с асимметричным распределением и различной локализацией [9] .
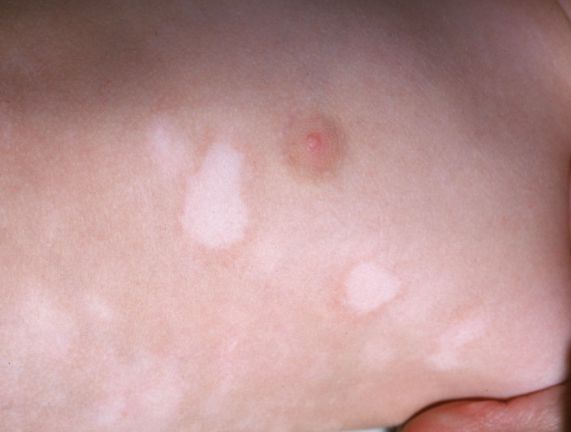
Акрофациальное витилиго
Локализуется исключительно на кистях, стопах, пальцах и на лице, чаще вокруг глаз, рта, на губах и носогубном треугольнике. Как правило, встречается у взрослых [9] .
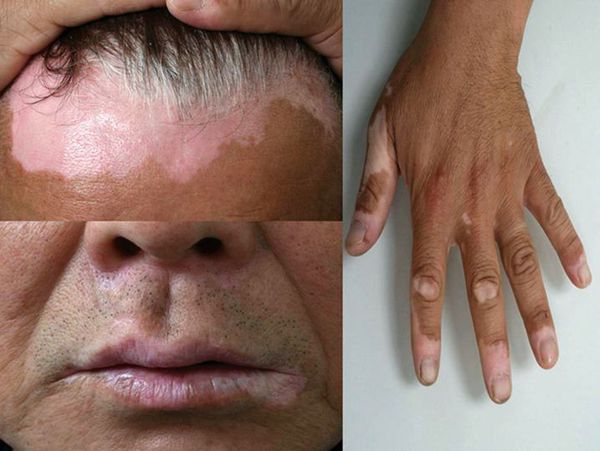
Универсальное витилиго
Эта форма заболевания сопровождается полной или почти полной депигментацией кожного покрова (более 80-90 %). Участки неизменённой кожи иногда сохраняется на волосистой части головы, в подмышечных и лобковой областях [1] .
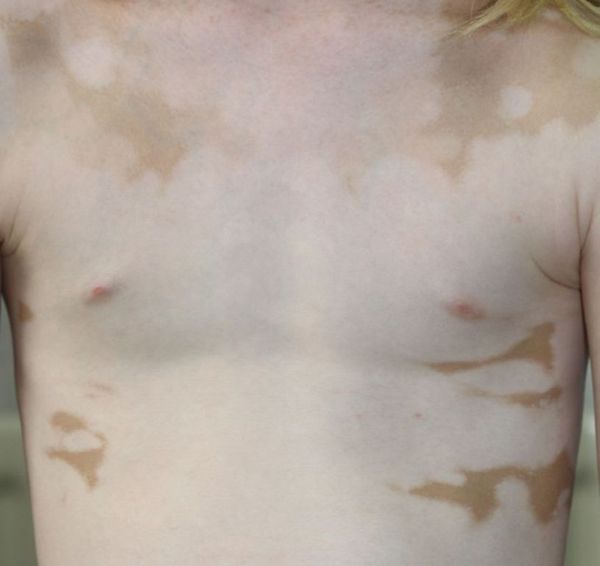
Фокальное (очаговое) витилиго
При этом виде витилиго возникают единичные пятна или несколько рассеянных очагов в одной области тела. Чаще всего они появляются в зоне иннервации тройничного нерва, реже — на других участках тела [9] .
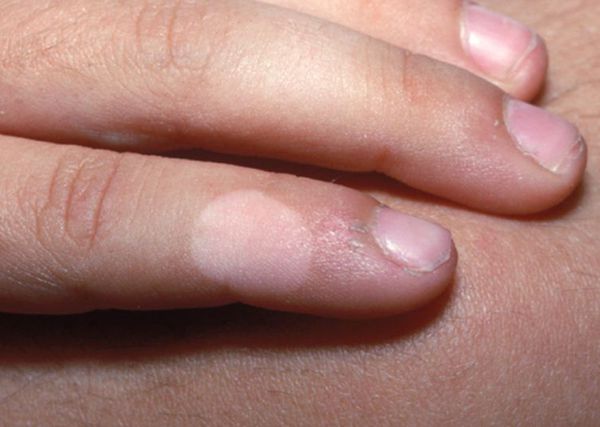
Сегментарное витилиго
Чаще встречается у детей. Составляет 15 % от всех видов витилиго.
Очаги располагаются в пределах одного, иногда нескольких сегментов. Обычно процесс односторонний, но может быть двусторонним, полосовидным и полисегментарным.
В основном поражается лицо в области иннервации тройничного нерва, реже — грудные, шейные, поясничные и крестцовые дерматомы.
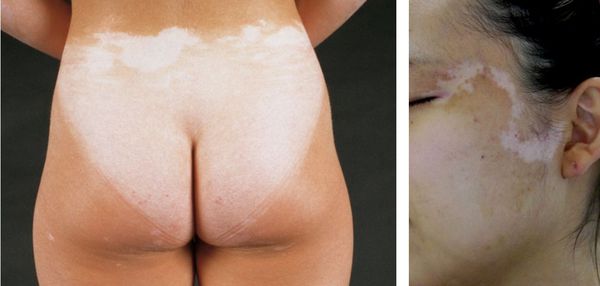
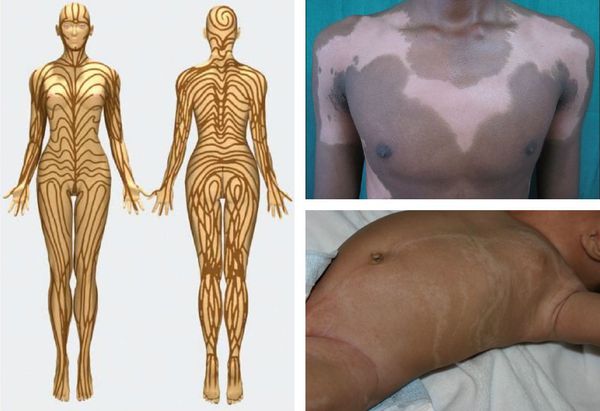
У 50-70 % больных с сегментарным витилиго наблюдается полиоз (поседение) ресниц и волос. Сообщается о расположении очагов поражения по линиям Блашко [10] .
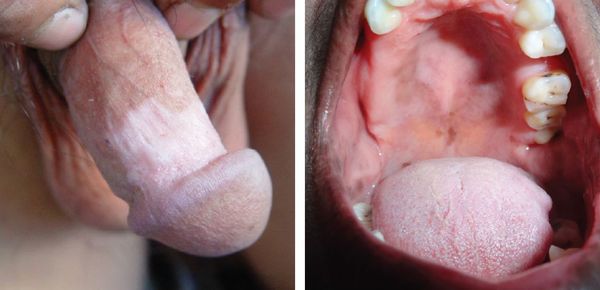
Витилиго слизистых оболочек
Поражаются только слизистые оболочки рта, губ, ануса, полового члена и вульвы. Если высыпания наблюдаются ещё в других областях тела, то тогда говорят об обычном, распространённом витилиго [9] .
Пунктирное витилиго (пятна типа «конфетти»)
Проявляется характерной депигментацией в виде мелких пятен 1-2 мм в диаметре. Они располагаются беспорядочно или перифолликулярно (около волос). Считается признаком прогрессирования болезни, но может наблюдаться и при ПУВА-терапии [11] .
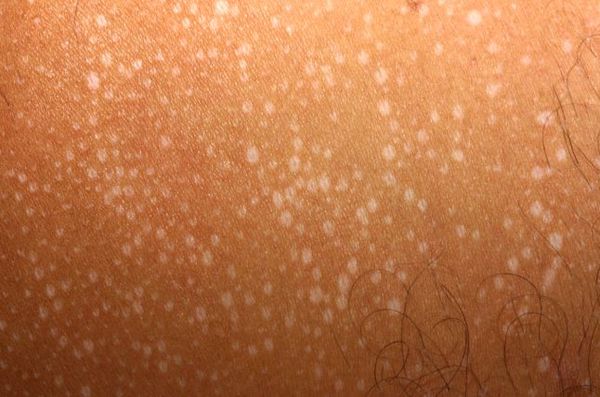
Полихромное витилиго
Различают три вида:
- трёхцветное (трихромное) витилиго — характеризуется наличием узкой полоски гиперпигментации между депигментированной центральной зоной и нормальной кожей;
- четырёхцветное (квадрихромное) витилиго — характеризуется наличием очаговой фолликулярной или краевой гиперпигментации;
- пятицветное (пентахромное или голубое) витилиго — проявляется серовато-голубыми пятнами, которые представляют собой недержание дермального меланина; может встречаться при ПУВА-терапии [12] .
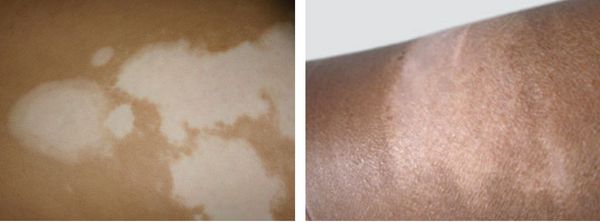
Воспалительное витилиго
Характеризуется наличием эритематозного воспалительного края по периферии пятна, чешуйками и зудом. Является редкой формой заболевания, как правило, временной, длится от нескольких недель до месяцев [13] .
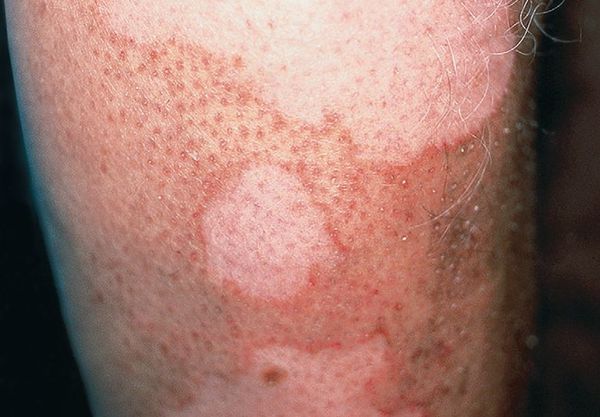
Феномен Кебнера
Встречается у 34 % больных с распространённым витилиго. Характеризуется высыпанием новых очагов поражения на месте острых и хронических травм [15] :
- физические (раны, царапины);
- механические (трение);
- химические и термические (ожоги);
- аллергический контактный дерматит;
- татуировка;
- вакцинация;
- постоянное давление;
- воспалительные дерматозы;
- радиотерапия и фототерапия.
Предположительно он возникает из-за дефектов адгезии — притяжения одной молекулы к другой.
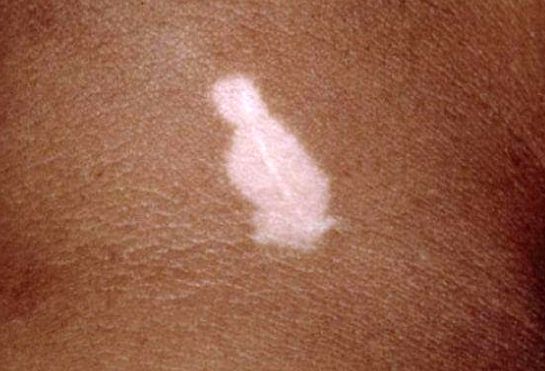
Гало-феномен (периневусное витилиго)
У 18-26 % пацеинтов с витилиго диагностируют галоневус. В некоторых случаях он предшествует витилиго. Он представляет собой невус, окружённый ореолом депигментированнной кожи, что свидетельствует о регрессе самого невуса.
Витилигоподобная депигментация может возникать у пациентов со злокачественной меланомой, что вероятнее всего связано с разрушающим действием Т-лимфоцитов на клетки меланомы и одновременно на меланоциты нормальных кератиноцитов [16] .
Синдромы, ассоциированные с витилиго
Представляют собой тяжёлые и редкие формы витилиго, поражающие другие органы, кроме кожи.
- Синдром Vogt — Koyanagi — Harada — симптомы витилиго сочетаются с увеитом, асептическим менингитом, дизакузией (искажением звука), шумом в ушах, пелиозом и алопецией. Иногда сочетается с другими аутоиммунными заболеваниями. [17]
- Синдром Alezzandrini — включает в себя витилиго лица, полиоз, глухоту, наследственную дегенерацию пигментного эпителия и нейроэпителия сетчатки [18] .
Патогенез витилиго
Большинством учёных признаётся теория конвергенции патогенеза витилиго. Она предполагает сочетание и взаимосвязь различных факторов в развитии заболевания.
Генетический фактор
Анализ геномных связей выявил локусы аутоиммунной восприимчивости (AIS), связанные с витилиго. Обнаружено, что AIS1 расположен на хромосоме 1p31.3 – p32.2 [19] , AIS2 — на хромосоме 7 и AIS3 — на хромосоме 8. Связи AIS1 и AIS2 встречаются в семьях с витилиго наряду с другими аутоиммунными заболеваниями, в то время как AIS3 был обнаружен в подгруппе неаутоиммунных семей.
Другой ген, связанный с витилиго и красной волчанкой (SLEV1), расположен на хромосоме 17. Он ассоциирован с генерализованным витилиго, связанным с другими сопутствующими аутоиммунными заболеваниями [20] .
Аутоиммунный фактор
К аутоиммунным процессам, которые приводят к гибели меланоцитов, относят:
- увеличение числа циркулирующих CD8 + Т-клеток, вызывающих дегенеративные изменения в меланоцитах, которые ведут к их разрушению [21] ;
- наличие аутоантител против тирозиназы, ускоряющей синтез меланина, которые вызывают повреждение меланоцитов [22] .
Окислительный стресс
На появление витилиго влияет накопление активных форм кислорода внутри эпидермиса, особенно пероксида водорода (H2O2). Его концентрация может достигать одного миллимоля. Это приводит к изменениям в митохондриях и гибели меланоцитов [23] .
Аутоцитотоксичность
Во время синтеза меланина внутри клеток образуют токсичные метаболиты, а вне клеток — фенолы или хиноны. Эти вещества могут накапливаться и вызывать повреждение меланоцитов у генетически восприимчивых людей [24] .
Меланоциторрагия
Теория меланоциторрагии предполагает, что витилиго является первичным меланоциторрагическим расстройством с изменёнными ответами меланоцитов на трение, которое вызывает их отслоение (дефект адгезии), гибель и последующую потерю через эпидермис [25] .
Дефицит сигналов выживания
Недостаток сигналов выживания в коже человека с витилиго приводит к запрограммированной гибели меланоцитов. В нормальном эпидермисе факторы стволовых клеток, высвобождаемые из соседних кератиноцитов, регулируют рост и выживание меланоцитов путём связывания с c-kit мембранным рецептором тирозинкиназы. Сниженное количество рецепторов c-kit уменьшение экспрессии фактора стволовых клеток из окружающих кератиноцитов могут способствовать гибели меланоцитов [26] .
Нейрогуморальный фактор
Психологические стрессы оказывают влияние на высвобождение нейропептидов, различное поведение клеток и выражение врождённого и адаптивного иммунитета в коже. Доказательства в поддержку нейрогуморального патогенеза витилиго включают общее происхождение как меланоцитов, так и нервов из клеток нервного гребня, изменения в потоотделении и структуре нервов в пораженной коже и экспрессию специфических нейропептидов у пациентов с витилиго [27] .
Дефицит витамина D
Исследования «внутри пробирки» показали, что витамин D3 увеличивает синтез меланина и содержание тирозиназы в культивируемых меланоцитах человека, а также защищает меланоциты от гибели, вызванной ультрафиолетом В. Это способствует возвращение цвета пятнам витилиго [28] .
Гипергомоцистинемия
Высказывается предположение, что увеличение уровня гомоцистеина из-за дефицита витамина В12 и фолиевой кислоты, который наблюдается у больных витилиго, мешает нормальной выработке меланина. Он замедляет действие ферментов гистидазы и тирозиназы в коже [29] .
Классификация и стадии развития витилиго
На Международном консенсусе по витилиго в 2012 году была принята классификация. Она включает в себя три группы заболевания [9] :
- Несегментарное витилиго:
- распространённое — в любом месте;
- акрофациальное — на конечностях и лице;
- универсальное — почти полная депигментация;
- смешанное — сочетание несегментарного и сегментарного витилиго;
- витилиго слизистых оболочек — наличие двух очагов поражения и более;
- редкие варианты — пунктирное и фолликулярное витилиго.
- Сегментарное витилиго:
- одностороннее;
- двухстороннее;
- полисегментарное.
- Неклассифицированное витилиго:
- фокальное (очаговое) — только в одной области тела;
- витилиго слизистых оболочек — только один очаг поражения.
Стадии заболевания [9] :
- Прогрессирующая стадия.
- Стадия стабилизации:
- отсутствие прогрессирования очагов депигментации на протяжении последних двух лет;
- отсутствие новых очагов в течение последних двух лет;
- отсутствие феномена Кебнера, в том числе и на участках кожи, которые подверглись оперативному лечению;
- спонтанное восстановление пигментации или репигментация в результате проводимого лечения.
- Регрессивная стадия — спонтанная репигментация возникает в 15-25 % случаев.
Осложнения витилиго
Слуховые нарушения
Меланин может играть значительную роль в создании и/или поддержании структуры и функции слуховой системы. Он модулирует передачу слуховых раздражителей внутренним ухом [30] . Поскольку витилиго поражает все меланоциты, иногда возникают слуховые нарушения. В нескольких исследованиях сообщается, что семейное витилиго связано с нарушениями слуха и гипоакузией — снижением чувствительности к звукам [31] .
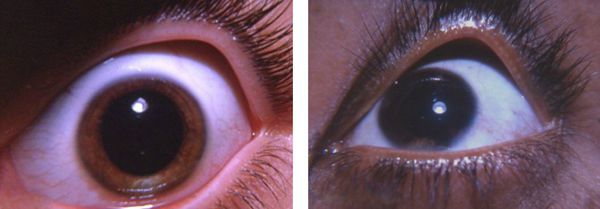
Глазные расстройства
Люди с витилиго не жалуются на поражение глаз, однако у них может наблюдаться депигментация радужной или сетчатой оболочки. Так, тщательное офтальмологическое обследование выявило хориоидальные нарушения у 30 % пациентов и ирит (воспаление радужки) у 5 % [32] .
Асептический менингит
Данная патология может возникнуть при поражении лептоменингеальных меланоцитов [33] . Она сопровождается повышением температуры в течение 2-3 недель, головной болью, повышением внутричерепного давления.
Диагностика витилиго
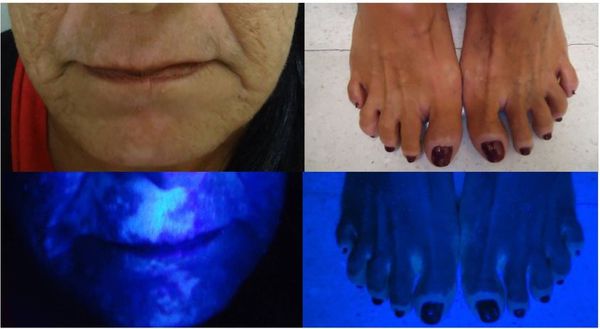
Витилиго является клиническим диагнозом. В случае гипохромных и малозаметных пятен для диагностики рекомендуется использовать лампу Вуда. При осмотре она позволяет выявить очаги поражения с чёткими границами ярко-сине-белого цвета [34] .
Так как витилиго часто связано с аутоиммунными заболеваниями, рекомендованы следующие исследования [1] :
- анализ крови на тиреотропный гормон (ТТГ), свободный трийодтиронин (Т3) и свободный тироксин (Т4);
- анализ крови на антитела к тиреоидной пероксидазе (ТПО) и тиреоглобулину (Тг);
- анализ на антинуклеарные антитела (ANA) и антитела к нативной ДНК;
- определение уровня глюкозы крови.
При гистологическом исследовании можно обнаружить, что меланоциты и эпидермальная пигментация полностью отсутствуют. На краю очагов поражений выявляются поверхностные лимфоцитарные инфильтраты вокруг сосудов и фолликул. Дегенеративные изменения в кератиноцитах и меланоцитах обнаруживаются как в пограничных поражениях, так и в прилегающей коже. В некоторых случаях наблюдаются увеличение числа клеток Лангерганса, эпидермальная вакуолизация и утолщение базальной мембраны [35] .
Дифференциальная диагностика: [9]
- Наследственные или генетически индуцированные гипомеланозы:
- пьебалдизм;
- туберозный склероз;
- гипомеланоз Ито;
- синдром Ваарденбурга;
- синдром Германского — Пудлака;
- болезнь Менкеса;
- синдром Зипрковского — Марголиса;
- синдром Грисцелли;
- анемичный невус;
- депигментированный невус.
- Поствоспалительные гипомеланозы: ; ;
- красный плоский лишай;
- токсичные лекарственные реакции.
- Паранеопластические гипомеланозы:
- грибовидный микоз;
- меланома-ассоциированная депигментация.
- Параинфекционная гипопигментация:
- разноцветный лишай;
- белый лишай;
- лепра;
- лейшманиоз;
- онхоцеркоз (речная слепота);
- трепонематозы (эндемический сифилис, пинта).
- Посттравматическая лейкодерма:
- химические и термальные ожоги;
- травмы.
- Профессиональная и медикаментозная депигментация:
- фенол;
- системные препараты (хлорохин, флуфеназин, физостигмин, иматиниб);
- местно применяемые лекарства (имиквимод, кортикостероиды, гидрохинон).
- Системные заболевания:
- саркоидоз;
- склеродермия.
- Идиопатические расстройства:
- идиопатический каплевидный гипомеланоз;
- прогрессирующий макулярный гипомеланоз.
Лечение витилиго
Системная терапия
- Пероральные антиоксиданты:
- гинкго билоба 40 мг 3 раза в сутки в течение нескольких месяцев [36] .
- Кортикостероиды:
- пульс-терапия бетаметазоном/дексаметазоном по 5 мг перорально в течение двух дней подряд, 1 раз в неделю в течение 1-3 месяцев [37] ;
- преднизолон 0,3 мг /1 кг в сутки перорально в течение нескольких недель;
- метилпреднизолон 8 мг/кг внутривенно ежедневно в течение 3 дней подряд.
- Аминокислоты:
- Фенилаланин 50-100 мг/кг в сутки в течение нескольких месяцев в сочетании с местным применением 10 % геля фенилаланина [38] .
Местная терапия
Топические кортикостероидные средства [39] [40] :
- метилпреднизолона ацепонат 1 раз в сутки;
- алклометезона дипропионат 1 раз в сутки;
- бетаметазона дипропионат 1 раз в сутки;
- клобетазола пропионат 1 раз в сутки.
Лечение местными кортикостероидами проводят непрерывно или с периодической отменой препаратов:
- непрерывная методика — препарат назначают 1 раз в сутки в течение 2-3 месяцев (не рекомендована при локализации пятен на лице);
- интермиттирующая методика — препарат назначают 1 раз в сутки в течение двух недель, далее после двухнедельного перерыва курс повторяют; как правило, назначается 4-6 курсов терапии.
Топические ингибиторы кальциневрина:
- такролимус в форме 0,1 % мази для взрослых и 0,03 % мази для детей — применяется наружно дважды в сутки [41] ;
- пимекролимус в форме 1 % крема — применяется наружно дважды в сутки в виде аппликаций [42] .
Также принимаются аналоги витамина D3 — 0,005 % мазь кальципотриола в комбинации с 0,05 % кремом дипропионата бетаметазона [38] .
Используется экстракт человеческой плаценты — гель «Placentrex» 1-2 раза в сутки в течение 4-6 месяцев [43] .
Назначается фторурацил в форме 5 % крема в сочетании с микроиглами или дермабразией дважды в сутки в течение 15 дней [44] .
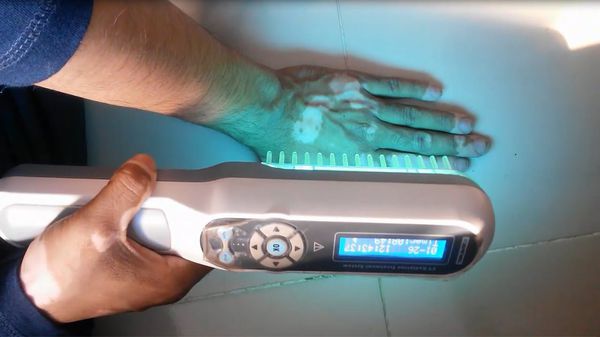
Фото- и лазеротерапия
- узкополосная средневолновая УФ-терапия с длиной волны 311 нм (A) [45] ;
- широкополосная средневолновая УФтерапия с длиной волны 280-320 нм [46] ;
- воздействие УФ-излучения эксимерного лазера с длиной волны 308 нм [47] ;
- лечение УФ-эксимерным монохроматическим светом с длиной волны 308 нм [48] ;
- ПУВА-терапия совместно с приёмом фотосенсибилизатора [49] ;
- гелий-неоновый лазер c излучением 632,8 нм [50] .
Хирургическое лечение
- Трансплантация пузыря. Для создания эпидермального трансплантата искусственно, c помощью вакуумного отсоса создаётся субэпидермальный пузырь на донорском участке. Его верхний край удаляют и пересаживают на реципиентный участок, с которого предварительно удаляют эпителий путём дермабразии (шлифовки) [51] .
- Трансплантация кожи с разделенной толщиной. Тканевой трансплантат получают из здоровых участков кожи с помощью дерматома. Он создаёт материал одинаковой толщины. Перед пересадкой поражённые участки также подвергаются поверхностной дермабразии.
- Трансплантация с помощью перфорации. Мелкие по размеру донорские трансплантаты вставляются в разрезы на поражённых участках кожи реципиента и удерживаются под давлением [52] .
- Клеточная трансплантация. Донорская ткань собирается любым методом и помещается в суспензию. Позже из неё получают культивируемые «чистые» меланоциты, культивируемые эпителиальные трансплантаты и аутологичную суспензию экстрагированных волосяных фолликулов для пересадки в деэпителизированную кожу реципиента [53] .
Камуфляж
С учётом психологического влияния заболевания на качество жизни пациента, особенно при поражении лица, шеи и рук, камуфляж считается важной частью лечения витилиго. Его следует применять на всех этапах борьбы с болезнью [54] .
- Временный камуфляж — макияж, тональные кремы, специальные краски, автозагар.
- Постоянный камуфляж — микропигментация и татуировки. Его следует применять осторожно из-за непредсказуемого течения витилиго.
Депигментация
Показана пациентам с универсальным витилиго и пигментированными островками нормальной кожи.
Для депигментации применяются:
- этиловый эфир монобензона — производный от гидрохинона, но в отличие от него почти всегда вызывает необратимую депигментацию [55] ;
- рубиновый и александритовый лазеры с Q-переключателем — особенно при комбинации с местным метоксифенолом [56] .
Лечение витилиго народными средствами
Народные средства лечения не имеют научно-обоснованных доказательств эффективности. Их применение может привести к повреждению кожи.
Прогноз. Профилактика
Можно ли вылечить витилиго навсегда
Прогноз при универсальном витилиго неблагоприятный. При других формах заболевания в 15-20 % случаев может возникнуть спонтанная репигментация.
Лечение витилиго может длиться несколько лет. Успешные результаты терапии отмечаются в 60-80 % случаев [1] .
Специальных мер профилактики заболевания не существует.
Чтобы остановить прогрессирование витилиго, больным следует придерживаться следующих правил:
Источник https://toriclinic.ru/about-us/news/tolko-dlya-belyix-uxod-za-ochen-svetloj-kozhej/
Источник https://gorzdrav.org/blog/chto-takoe-vitiligo-mozhno-li-ego-vylechit/
Источник https://probolezny.ru/vitiligo/