Судороги при беременности

У женщин в период вынашивания ребёнка судороги в области живота, ступней и икроножных мышц встречаются достаточно часто. Возникновение симптоматики подобного рода вызывает серьезное беспокойство у беременных. В большинстве случаев непроизвольные мышечные сокращения связаны с естественными изменениями в организме и не представляют угрозы для будущего малыша и его мамы. Между тем, каждой ожидающей рождения ребёнка женщине важно знать, в каких случаях судороги при беременности могут являться главными признаками развития патологических процессов.

7 важных вопросов о детских подгузниках
Судороги при беременности: причины возникновения

Во время беременности в организме женщины происходят значительные перемены, которые нередко сопровождаются неприятной симптоматикой. Судороги могут возникать как на поздних сроках, так и в начале беременности. У многих женщин слабо выраженные судороги, напоминающие менструальные спазмы, отмечаются с первых дней от момента зачатия. Сокращения мышц в подобных случаях обычно связаны с началом развития эмбриона и имеют нормальный, физиологический характер.
Судороги при беременности, возникающие на втором и третьем триместрах, могут быть связаны с нарушением кровообращения в нижних конечностях, поскольку увеличивающаяся матка начинает оказывать давление на нижнюю полую вену.
К числу других распространенных причин возникновения судорог во время вынашивания ребёнка относятся:
- низкий гемоглобин (анемия);
- токсикоз;
- понижение уровня сахара в крови;
- недостаток витаминов и микроэлементов в организме;
- варикозное расширение вен;
- осложнения беременности (внематочное развитие плода, самопроизвольный аборт, преждевременные роды);
- различные патологические состояния (аппендицит, цистит, эпилепсия, инфекционные заболевания, химические отравления и т. п.).
Основными факторами, способствующими появлению спазмов при беременности, являются:
- отсутствие правильно организованного режима питания;
- недостаточное потребление жидкости;
- малоподвижный образ жизни;
- систематическое применение мочегонных средств;
- злоупотребление кофеиносодержащими и алкогольными напитками;
- курение.
В каких случаях судороги во время беременности могут сигнализировать о развитии патологии?

Судороги во время беременности обычно возникают в утренние и ночные часы. Даже если неприятные ощущения носят слабовыраженный характер и не причиняют женщине значительных неудобств, их появление требует повышенного внимания со стороны будущей матери. Беременной следует незамедлительно обратиться к врачу, если мышечные сокращения сопровождаются:
- учащенной дефекацией, жидким стулом;
- тошнотой, рвотой;
- повышением температуры тела;
- болезненными ощущениями в области живота, промежности и (или) поясницы;
- слабостью, головокружением;
- одышкой;
- учащенным сердцебиением;
- кровотечением или нетипичными выделениями из влагалища.
Поскольку судороги во время беременности являются следствием различных изменений в организме, при их появлении недопустимо заниматься самолечением, прикладывая к животу емкости с горячей водой и принимая фармакологические препараты по своему усмотрению. Терапевтические методы должны подбираться исключительно врачом с учетом главной причины возникновения судорожного синдрома. Без своевременного и грамотного лечения многие патологии способны повлечь за собой ряд серьезных осложнений, представляющих угрозу для жизни будущего малыша и его мамы.
Судороги на разных сроках беременности: полезные рекомендации

Для устранения судорог, а также с целью их предупреждения, воспользуйтесь следующими рекомендациями:
- Принимайте пищу небольшими порциями по 5-6 раз в день, и выпивайте не менее 1,5 литров воды в сутки.
- Ешьте больше свежих и запеченных овощей и фруктов; включите в свой рацион рыбу и мясо нежирных сортов, кисломолочные продукты, макаронные изделия из муки грубого помола, ржаной хлеб, орехи, сухофрукты и цельнозлаковые каши.
- Воздержитесь от употребления жареной пищи, острых и маринованных блюд, а также полуфабрикатов, консервов, копченостей и сладких газированных напитков.
- При непроизвольном сокращении мышц нижней конечности, положите основание ладони на верхнюю часть ступни и с силой потяните пальцы ноги на себя; через несколько секунд расслабьте ногу и повторите растягивание.
- Если в ночное время у вас часто возникают судороги икроножных мышц, перед сном производите специальную разминку: обопритесь вытянутыми руками о стену, расположив правую ногу позади левой; затем, удерживая правую ногу прямой и не отрывая пятку от пола, начинайте медленно тянуться левым коленом к стене. Выполняйте это упражнение в течение 30 секунд на каждую ногу.
- На ночь подкладывайте под пятки жесткий валик таким образом, чтобы ваши ноги немного возвышались над телом.
- Подбирайте только удобную обувь. Будущим мамам следует носить туфли на плоской подошве или с устойчивым каблуком, высота которого не должна превышать пяти сантиметров.
- При варикозном расширении вен обязательно надевайте компрессионное белье (колготки или чулки).
- Ведите активный образ жизни. Ежедневно производите прогулки на свежем воздухе; во время вязания, чтения или других занятий, требующих длительного пребывания в одном положении, регулярно меняйте позу. Для устранения и предупреждения мышечных спазмов можно также выполнять специальные фитнес-упражнения для беременных, однако прежде чем приступать к тренировкам, следует обязательно проконсультироваться с врачом.
- Для расслабления мышц нижних конечностей ежедневно массируйте ноги и применяйте теплые ванночки.
- Чтобы поддеhttps://medaboutme.ru/mat-i-ditya/publikacii/stati/beremennost_i_rody/рживать нормальное кровообращение нижних конечностей на поздних сроках беременности, при нахождении в горизонтальном положении подкладывайте подушку под правое бедро или лежите на левом боку.
Поскольку судороги при беременности часто являются следствием дефицита витаминов и микроэлементов, по согласованию с врачом можно применять поливитамины или препараты магния, калия и кальция.
Эклампсия — симптомы и лечение
Что такое эклампсия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Симаниной Светланы Викторовны, гинеколога со стажем в 22 года.
Над статьей доктора Симаниной Светланы Викторовны работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Эклампсия — приступ судорог или серия судорожных припадков во время беременности и в первые дни после родов, в основе которого лежит расстройство общего кровообращения. Эклампсия возникает на фоне преэклампсии и характеризуется полиорганной недостаточностью (нарушением функций нескольких органов) [5] .
В настоящее время эклампсия у беременных в условиях стационара развивается редко. Это связано с тем, что современные методы терапии позволяют предупредить развитие судорожной стадии. Однако пациентки могут поступить в больницу уже с приступом эклампсии. В этом случае эклампсия часто становится причиной материнской смертности в результате полиорганной недостаточности и отёка мозга.
Частота встречаемости эклампсии — от 1:1700 до 1:2000 родов [5] .
Причины эклампсии
Эклампсия — это мультифакторное заболевание, пусковым механизмом в развитии которого является эндотелиальная дисфункция. При этой патологии эндотелиальные клетки, выстилающие сосуды изнутри, выделяют вещества, которые приводят к спазму сосудов и образованию тромбов. В результате повышается сосудистый тонус и нарушается кровоснабжение во всех органах, и что опаснее всего — в головном мозге, что в итоге приводит к судорогам.
Группы риска по развитию эклампсии:
- женщины с первой беременностью;
- беременные старше 40 лет;
- пациентки с многоплодной беременностью;
- с преэклампсией при предыдущей беременности;
- с артериальной гипертензией;
- с ожирением;
- с болезнями почек — хроническим пиелонефритом, гломерулонефритом, мочекаменной болезнью;
- с сахарным диабетом;
- с сосудистыми и аутоиммунными заболеваниями — системной красной волчанкой, антифосфолипидным синдромом;
- с проблемами гемостаза, например с наследственной тромбофилией [5] .
Как правило, эклампсии предшествует преэклампсия — осложнение беременности с глубоким расстройством функций всех систем организма. Однако в 30 % случаев эклампсия возникает без преэклампсии [7] . Согласно последним исследованиям, генетическая предрасположенность к гипертонии — это основной фактор риска преэклампсии [14] .
Для преэклампсии характерна артериальная гипертензия на сроке после 20 недель беременности и присутствие белка в моче.
Умеренная преэклампсия — повышение артериального давления (АД) от 140/90 до 160/110, а также более 0,3 г белка в моче за сутки.
Тяжёлая преэклампсия — АД выше 160/110, более 5 г белка в моче за сутки.
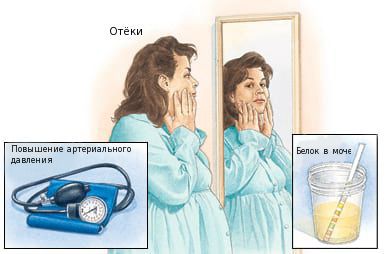
Дополнительные критерии тяжёлой преэклампсии:
- внезапное появление или нарастание массивных отёков;
- головная боль;
- зрительные расстройства в виде «мелькания мушек» перед глазами;
- боль в верхней половине живота;
- тошнота и рвота;
- уменьшение количества мочи.
Тяжёлая преэклампсия сопровождается изменениями в биохимическом анализе крови:
- уменьшается количество тромбоцитов;
- повышается уровень печёночных ферментов АлАт, АсАт и креатинина.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы эклампсии
Эклампсия проявляется судорожным припадком, который может быть одиночным, либо происходит серия судорожных припадков, следующих друг за другом через короткие интервалы времени. Серию судорожных припадков называют эклампсическим статусом.
Припадок длится 1-2 минуты.
Предсудорожный период
Во время предсудорожного (вводного) периода отмечаются мелкие подёргивания мышц лица, взгляд становится неподвижным, зрачки расширяются, а затем уходят под верхнее веко, и становится виден белок. Углы рта опускаются. Быстрые подёргивания мышц лица, в том числе век, распространяются сверху вниз — с лица на верхние конечности. Кисти рук сжимаются в кулаки. Дыхание сохранено. Предсудорожный период продолжается 30 секунд.
Период тонических судорог
Затем наступает период тонических судорог, во время которого тетанически сокращаются мышцы всего тела. Тетаническое мышечное сокращение — это непрерывное напряжение мышцы без расслабления между последовательными одиночными сокращениями. Вслед за подёргиванием верхних конечностей, голова пациентки откидывается назад. Всё туловище напрягается, позвоночник изгибается, челюсти сжимаются, дыхание прекращается, кожа лица синеет. Период длится 30 секунд.

Период клонических судорог
Далее следует период клонических судорог — пациентка, неподвижно лежавшая до этого, начинает биться в непрерывных судорогах. Судороги распространяются по телу сверху вниз. В результате пациентка как бы подпрыгивает на кровати, резко двигая руками и ногами. Всё тело сотрясает бурными судорогами, захватывающими мышцы лица, рук, ног, туловища. Пациентка не дышит, пульс не ощутим. Постепенно судороги стихают, появляется хриплое дыхание, изо рта вытекает пена, окрашенная кровью вследствие прикуса языка. Длительность клонических судорог составляет от 30 секунд до 1,5 минуты, иногда дольше.
Разрешение судорожного припадка
Пациентка делает шумный вдох с храпом, переходящий в глубокое редкое дыхание. Изо рта выделяется окрашенная кровью пена. Лицо розовеет, появляется пульс, зрачки постепенно сужаются. Затем возвращается сознание, но о случившемся женщина ничего не помнит.
Длительная утрата сознания после судорожного припадка называется «эклампсической комой». Её продолжительность свидетельствует о тяжёлой эклампсии. Эклампсическая кома может длиться более 4-6 часов.
Во время приступа эклампсии происходит спазм дыхательной мускулатуры, западение языка, нарушается дыхание. Усиливается выделение слюны и бронхиального секрета, что закрывает дыхательный просвет. Кашлевой рефлекс во время приступа отсутствует. Начинается гипоксия — нехватка кислорода. Учитывая, что приступ эклампсии возникает на фоне повышенного давления, усиливается нагрузка на сердце. Этим объясняется нарушение ритма сердца и изменения на ЭКГ. Нарушается кровообращение и развивается отёк лёгких, что приводит к ещё большей сердечной недостаточности [2] .
Рост артериального давления и нарушение кровообращения провоцирует повышение внутричерепного давления и, как следствие, учащение приступов. Если порочный круг не разорвать, то происходит кровоизлияние в мозг, остановка дыхания, остановка сердца и смерть пациентки.
Атипичное течение эклампсии
При атипичном течении, или «бессудорожной эклампсии», пациентка внезапно теряет сознание без приступа судорог. Для атипичной формы характерна следующая клиническая картина: сначала возникает сильная головная боль, темнеет в глазах, начинают подёргиваться мышцы лица. Внезапно может наступить полная слепота, и пациентка впадает в коматозное состояние при высоком артериальном давлении. Очень часто такая форма эклампсии связана с кровоизлиянием в мозг.
В основе эклампсии лежит нарушение функции центральной нервной системы, поэтому её возбудимость резко повышается, и такие раздражители, как шум, свет, боль могут вызвать новый приступ судорог.
Перед началом эклампсии усиливается головная боль, возникает беспокойство, растёт артериальное давление и ухудшается сон [1] [6] .
Следует помнить, что эклампсия может возникнуть не только во второй половине беременности, но и в первые дни после родов. Поэтому динамическое наблюдение важно как во время беременности, так и после родов (от 48 часов до 4 недель после родов) [2] [7] [8] .
Патогенез эклампсии
Ключевым звеном патогенеза эклампсии является эндотелиальная дисфункция. Эндотелий — это пласт клеток, выстилающий внутреннюю поверхность кровеносных и лимфатических сосудов. Он обеспечивает целостность сосудистой стенки и выборочную проницаемость для различных субстанций. Также эндотелий вырабатывает множество биологически активных веществ и влияет на все системы организма.
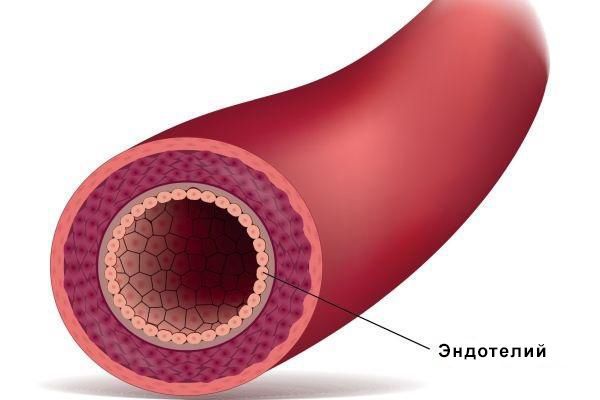
Согласно теории плацентарной ишемии, во время инвазии трофобласта (наружного слоя клеток эмбриона человека), происходит неполное «врастание» трофобласта. Нарушение отражается на строении артерий матки и приводит к недостаточному кровоснабжению формирующейся плаценты [13] .
Гипоксия, развивающаяся при этом, приводит к повреждению эндотелия сосудов сначала локально, затем генерализованно. При этом эндотелий начинает выделять множество биологически активных веществ. Повышается проницаемость сосудистой стенки, увеличивается чувствительность к сосудосуживающим веществам, активируются механизмы тромбообразования.
На фоне спазма сосудов возникает нехватка кислорода и нарушаются функции всех органов. Отмечается повышение общего сосудистого сопротивления сосудов, артериальная гипертензия, нарушение проницаемости сосудов, гиповолемия — уменьшение объёма циркулирующей крови, централизация кровообращения за счёт сужения периферических сосудов, снижение сердечного выброса.
Также повышается вязкость крови, склонность к тромбообразованию и подавление фибринолиза — растворения кровяных сгустков. Уменьшается число тромбоцитов, так как они задействованы в образовании тромбов. В результате развивается ДВС-синдром — образование тромбов в сочетании с несвёртываемостью крови, приводящей к массивным кровоизлияниям.
Спазм сосудов также приводит к снижению мозгового кровотока. Повышается возбудимость центральной нервной системы, и появляются судороги. В тяжёлых случаях развиваются субарахноидальные кровоизлияния (кровоизлияние в полость между мозговыми оболочками), геморрагический и ишемический инсульт.
При мозговой форме эклампсии доминирующие повреждения в виде отёка, кровоизлияния и некроза происходят в головном мозге, при печёночной и почечной форме преобладают повреждения печени и почек соответственно.
Классификация и стадии развития эклампсии
Классификация, принятая в 2005 году на Всероссийском научно-образовательном форуме «Мать и дитя», основана на выраженности тех или иных патогенетических и клинических симптомов.
- Судорожную форму эклампсии, которая подразделяется на:
- почечную эклампсию — ведущим симптомом является поражение почек и отсутствие мочи;
- печёночную (гепатопатию) — поражение печени;
- мозговую (энцефалопатию) — поражение центральной нервной системы.
- Бессудорожную (эклампсическую кому) [5] .
Осложнения эклампсии
Эклампсия — это угрожающее жизни женщины и плода состояние. Осложнением эклампсии может стать мозговая кома, возникшая в результате кровоизлияния в мозг.
Кровоизлияние в мозг может стать причиной паралича дыхательного центра и остановки дыхания, остановки сердца, шока, сердечной недостаточности, приводящей к отёку лёгких. Всё это может закончится летальным исходом.
Если смерть наступила не сразу после приступа, а через несколько дней, то причиной её являются, как правило:
- печёночная кома — поражение ткани печени массивными кровоизлияниями и очагами некроза;
- острая почечная недостаточность — некроз, то есть гибель коркового вещества почек и почечных канальцев на фоне резкого нарушения кровообращения;
- ДВС-синдром — сменяющие друг друга эпизоды кровотечений и тромбозов, которые приводят к поражению всех тканей и органов.
После перенесённой эклампсии пациентке могут угрожать осложнения со стороны центральной нервной системы:
- паралич;
- психоз;
- эпилепсия;
- головная боль;
- нарушение памяти.
А также патологии со стороны других органов и систем — отслойка сетчатки глаза и слепота.
Со стороны плода самые грозные осложнения при эклампсии — это отслойка плаценты и антенатальная гибель [3] [8] .
Диагностика эклампсии
При сборе анамнеза врачу важно обратить внимание на следующие жалобы:
- головная боль;
- «мелькание мушек» перед глазами;
- боль в верхней половине живота;
- быстро увеличивающиеся отёки;
- затруднённое носовое дыхание.
При осмотре — на отёки на теле женщины.
Артериальное давление при эклампсии повышено:
- систолическое АД — 160 мм рт. ст и выше;
- диастолическое АД — 110 мм рт. ст. и выше.
Повышенное давление при эклампсии сочетается с лабораторными показателями:
- протеинурией — появление белка в моче 3 г/сут и выше;
- олигурией — малое количество мочи, объём за сутки менее 400 мл;
- тромбоцитопенией — снижение тромбоцитов менее 100*10 9 ;
- гипокоагуляцией — отклонения в показателях свёртывающей системы крови;
- высоким уровнем печёночных ферментов в биохимическом анализе крови;
- увеличением уровня билирубина в биохимическом анализе крови;
- увеличением уровня креатинина более 90 мкмол/л.
Со стороны плода — задержка внутриутробного развития, отслойка плаценты, гипоксия, внутриутробная гибель. Данные состояния диагностируются с помощью ультразвукового исследования (УЗИ), ультразвуковой допплерографии (УЗДГ) и кардиотокографии плода (КТГ) [11] .
Дифференциальная диагностика
Эклампсию следует отличать от эпилепсии, инсульта, внутричерепной аневризмы и кровоизлияния в мозг, опухоли головного мозга и абсцессов, инфекций, острых интоксикаций [2] [7] .
По данным вскрытия больных, погибших от эклампсии, наиболее часто повреждается печень. В ней отмечаются очаги кровоизлияний и некроза (гибель клеток в результате резкого нарушения кровоснабжения из-за сосудистого спазма и перекрытия просвета тромбом). Тромбоз и кровоизлияния приводят и к повреждению почек — нарушается выделение мочи, вплоть до полного её отсутствия.
Лечение эклампсии
Первая помощь при развитии судорог:
- Больную укладывают на ровную поверхность, её голову отводят в сторону.
- Удерживая женщину, быстро освобождают дыхательные пути, осторожно открывая рот с использованием шпателя или ложки, вытягивают вперёд язык. Если это возможно, аспирируют содержимое полости рта и верхних дыхательных путей. Аспирацией называют процедуру, в которых используется вакуум для забора биологического материала или жидкости при помощи специального устройства — аспиратора.
- При сохранении и быстром восстановлении самостоятельного дыхания после судорожного припадка дают кислород. При длительном отсутствии дыхания немедленно начинают вспомогательную вентиляцию (с помощью мешка Амбу, маски дыхательного аппарата) или переводят больную на искусственную вентиляцию лёгких (ИВЛ).
- При остановке сердечной деятельности параллельно с искуственной вентелицией лёгких проводят закрытый массаж сердца и осуществляют все приёмы сердечно-сосудистой реанимации.
- Для прекращения судорог внутривенно вводят противосудорожные и седативные препараты.
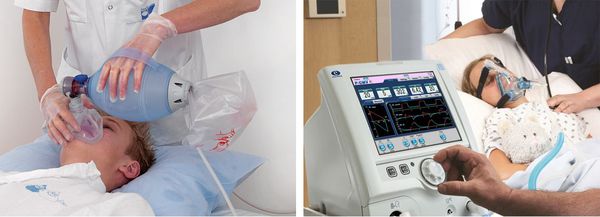
Эклампсия является показанием к экстренному родоразрешению путём операции кесарева сечения.
Лечение и восстановление после приступа эклампсии осуществляется в отделении интенсивной терапии. Все манипуляции проводятся под наркозом на фоне искусственной вентиляции лёгких. При этом необходимо постоянно контролировать функции жизненно важных органов.
Также проводят комплексное лечение с применением:
- магнезиальной терапии — оказывающей противосудорожное, гипотензивное, противоотёчное действие;
- инфузионной терапии — для того, чтобы восполнить объём циркулирующей крови и наладить кровообращение в жизненно важных органах;
- гипотензивной терапии — с целью снижения артериального давления;
- дезагрегантной терапии — направленной на предотвращение образования тромбов в сосудистом русле;
- антиоксидантной терапии — восстановительное лечение, направленное на ослабление действия повреждающих веществ;
- диуретической терапии — оказывающей противоотёчное действие.
ИВЛ прекращают только при стабильном улучшении состояния пациентки и восстановлении самостоятельного дыхания [1] [12] .
Прогноз. Профилактика
Эклампсия не приходит внезапно, она начинается постепенно и может быть предотвращена опытным клиницистом. Если беременная находится в группе риска по развитию эклампсии, это ещё не даёт полного прогноза, но должно насторожить врача.
В таком случае необходимо обратить особенно пристальное внимание на клинические критерии:
- быстрое увеличение массы тела, не соответствующее сроку беременности;
- повышенное артериальное давление;
- появление белка в моче;
- субъективные симптомы — головная боль, «мелькание мушек» перед глазами, отёки;
- изменения в биохимических анализах крови в виде снижения белка, повышения печёночных проб, билирубина, азотистых соединений;
- снижение количества тромбоцитов;
- нарушения в свёртывающей системе крови.
Приведённых данных достаточно для перевода беременной из группы «норма» в группу «патологического состояния» [6] .
Меры профилактики
- Снижать вес.
- Отказаться от вредных привычек.
- Спать не менее 8 часов ночью и отдыхать 1-2 часа днём. Некоторые авторы отмечают, что дозированный постельный режим способствует улучшению маточно-плацентарного кровотока и снижению периферического сосудистого сопротивления. Метод заключается в пребывании беременных в положении на левом боку с 10 до 13 и с 14 до 17 часов, т. е. времени, которое соответствует повышенным пикам артериального давления [1][5] .
- Гулять на свежем воздухе.
- Устранить источник отрицательных эмоций.
- Рационально питаться с достаточным количеством белка (до 120 г/сут), углеводов (до 350 г/сут) и жиров (до 80 г/сут) и общей энергетической ценностью до 2800 ккал.
- Профилактически принимать фолаты и витамины, содержащиеся в нутриентных комплексах, таких как Фемибион, Витажиналь, Берламин-Модуляр и других [2] .
- Получать не менее 1 г кальция в день [2] .

Всем беременным из группы риска по развитию преэклампсии, начиная с 12 недель беременности, необходим профилактический приём аспирина. Препарат улучшает кровоток в артериях матки. Дозировку следует уточнить у доктора [1] [4] [7] .
Если у женщины судороги во время беременности

- Анализы
- Беременность и роды
- Беременность обзор
- Бесплодие и репродуктивный статус
- Бессонница и расстройства сна
- Болезни желудочно-кишечного тракта
- Болезни легких и органов дыхания
- Болезни органов кровообращения
- Болезни щитовидной железы
- Боль в спине
- Восстановительная медицина
- Генитальный герпес
- Гинекология
- Головная боль
- Грипп
- Депрессия
- Детская онкология
- Детские болезни
- Детское развитие
- Заболевания молочных желез
- Здоровое питание. Диеты
- Здоровье и душевное равновесие
- Из истории болезни
- Иммунология
- Импотенция (эректильная дисфункция)
- Инфекции передаваемые половым путем
- Кардиология
- Кровеносная и лимфатическая система
- Лейкемии
- Лечение рака
- Лимфогранулематоз
- Маммология
- Медицина в спорте
- Менопауза
- Микробиология, вирусология
- Педиатрия (детские болезни)
- Проблемная кожа
- Путь к себе
- Рак желудка
- Рак молочной железы (рак груди)
- Рак ободочной, прямой кишки и анального канала
- Рак предстательной железы (рак простаты)
- Рак тела матки
- Рак шейки матки
- Рак яичников
- Сахарный диабет
- Сексология и психотерапия
- Сексуальная жизнь
- Современная контрацепция
- Урология
- Уход за кожей
- Факты о здоровом старении
- Химиoтерапия
- Школа здоровья
- Эндокринология
| Судороги у беременных бывают из-за токсикоза, гемоглобина и дефицита кальция |
| Автор: Медицинский портал Eurolab |
| 08 Июня 2011 |
|
Судороги мучают огромное количество людей по всему миру. Если говорить точнее, от боли в мышцах время от времени скручивается примерно 75% населения Земли. Почти четверть из них приходится на долю будущих мам Причем болезненные сокращения в икроножных мышцах, ступнях, шее, спине и кистях могут дать о себе знать на любом сроке беременности и превратить ожидание малыша в кошмар. У половины беременных женщин, столкнувшихся с этой проблемой, ноги сводит по три раза в неделю, а у особо «везучих» – каждый день. Обычно боль возникает по утрам или перед сном, но может появиться и среди белого дня. Превозмогая желание вырвать предательскую ногу, бедняжка задается одним-единственным вопросом: «За что ей такие мучения?». А ведь причина болезненных сокращений часто лежит на поверхности и кроется в неправильном питании и образе жизни. Виноват ТоксикозГинекологи говорят, что самой распространенной причиной появления болезненных судорог является нехватка микроэлементов. Часто ее диагностируют в самом начале беременности, когда будущая мамочка, скручиваясь по ночам от боли в мышцах, параллельно жалуется на изматывающий токсикоз. Оказывается, эти состояния взаимосвязаны. Ведь вместе с рвотными массами беременная женщина теряет огромное количество витаминов и минералов. Попробуйте, не вставая с постели, по утрам съедать сухарик, несколько крекеров или горсть изюма. В течение дня ешьте часто, маленькими порциями. Если по-прежнему выворачивает наизнанку, сообщите об этом гинекологу. Скорее всего, он назначит внутривенные уколы кокарбоксилазы и аскорбиновой кислоты. Дефицит кальцияК счастью, тошнота, как правило, проходит к концу первого триместра, но риск дефицита минеральных веществ по-прежнему остается, ведь вам нужно обеспечить ими не только себя, но и карапуза, аппетиты которого увеличиваются с каждым днем. Во втором триместре у малыша растет скелет и формируются зачатки зубов, а значит, вам нужно больше кальция. Мало кто знает о том, что этот минерал не только отвечает за формирование костной массы, но и участвует в процессе свертывания крови, усвоении питательных веществ и обеспечивает нормальную работу мышечных клеток. Если кальция не хватает, мышцы начинают бунтовать и сообщают о своем недовольстве судорогами. Если кальция, который вы пьете в составе витаминно-минерального комплекса для беременных, недостаточно, его нужно принимать дополнительно. Налегайте на тыкву, брокколи, бобы и инжир. А вот молочными продуктами злоупотреблять не стоит. Кальций животного происхождения вызывает чрезмерное окостенение черепа малыша, провоцирует раннее закрытие родничка и затрудняет прохождение головки по родовым путям. И возьмите на заметку: не стоит лакомиться рыбными консервами, горошком, газированными напитками и шоколадом, поскольку эти продукты препятствуют усвоению кальция. Не «выгоняйте» водуВ третьем триместре вы можете столкнуться с отеками. Кожа теряет эластичность, становится рыхлой. Приятного в этом мало, поэтому многие женщины пытаются «выгнать» из организма застоявшуюся жидкость с помощью мочегонных средств. И напрасно так поступают. Эти препараты выводят не только воду, но и растворенные в ней минеральные вещества. Баланс микроэлементов нарушается, и возникают судороги. Вместо того чтобы выводить жидкость, попробуйте сократить ее потребление до одного литра (учитывайте супы и фрукты). Главное – не переусердствовать. Меньшее количество воды может спровоцировать нарушения в обмене веществ. Также стоит изъять из рациона соленые огурцы и орешки, селедку, квашеную капусту и черный хлеб. В них много белой специи, а она задерживает жидкость в организме. Это вены виноватыНачиная с десятой недели беременности объем циркулирующей крови в вашем организме начинает постепенно повышаться, и к третьему триместру по венам бежит уже на 1-1,5 литра больше. «Лишняя» красная жидкость необходима для нормального развития плода. Она доставляет к крохе больше кислорода и питательных веществ. Но то, что хорошо для карапуза, совсем не полезно для ваших сосудов. Метаморфозы, происходящие в вашем организме, испытывают вены на прочность. С момента зачатия в организме начинает вырабатываться гормон прогестерон, концентрация которого повышается с каждой неделей. Именно он помог плодному яйцу прикрепиться к матке, а теперь отвечает за ее рост и не позволяет ей сокращаться. Однако, оказывая расслабляющее действие на «домик», в котором живет карапуз, прогестерон снижает тонус мышечной стенки вен. Сосуды не справляются с напором крови, раздуваются и вылезают на поверхность кожи «змейками». Отток венозной крови от ног ухудшается, а это приводит к нарушению питания икроножных мышц. В результате возникают судороги. Гуляйте не менее 30 минут в день. Во время ходьбы мышцы ног, сокращаясь, сдавливают вены и выталкивают кровь наверх в сторону сердца. Если у вас уже появился венозный «серпантин», бегущий от коленей к бедрам, приучите себя к ношению компрессионного белья. Надевайте его, как только проснетесь, и снимайте перед сном. На ночь подкладывайте под ноги валик или подушку и обязательно подберите вместе с гинекологом венотонизирующий крем. Не давите на полую венуВ третьем триместре судороги часто возникают на фоне «синдрома нижней полой вены». Если вам поставили многоводие, объявили, что малыш родится крупным или вы ждете двойню, то вы в группе риска. Когда будущая мамочка, обзаведясь внушительным животиком, ложится на спину, увеличившаяся матка сдавливает нижнюю полую вену, которая чуть правее позвоночника. Именно по ней кровь, несущая углекислый газ, оттекает от нижних конечностей к правому желудочку сердца, а оттуда направляется к легким. Когда венозная «магистраль» пережимается, снижается артериальное давление и неизбежно ухудшается насыщение крови кислородом. Некоторые женщины начинают задыхаться, жалуются на головокружение, шум в ушах и «мушки» перед глазами, но большая часть не испытывает дискомфорта. В этом-то и кроется главный подвох: неприятных ощущений нет, а отток венозной крови нарушен. Дальнейшие процессы напоминают те, что происходят при варикозном расширении вен. Мышцы не получают необходимого питания и болезненно сжимаются. После 25-й недели беременности спите на боку, лучше левом, поскольку в таком положении улучшается работа почек, уменьшается отек ног, а к крохе поступает больше кислорода. Впрочем, лежать на спине тоже не возбраняется, но только при одном условии: под правую ягодицу нужно подложить подушечку, чтобы перераспределить вес матки на левую половину тела и тем самым уменьшить давление на нижнюю полую вену. Следите за ГемоглобиномЕсли наряду с судорогами вас мучают головокружения, слабость и быстрая утомляемость, не исключено, что причиной этих злоключений является пониженный уровень гемоглобина. Узнать это наверняка можно с помощью клинического анализа крови. Нормальным показателем для беременных считается 100-150 г/л. Будущие мамочки, которые находятся в этом диапазоне, легко переносят естественную потерю крови во время родов, а затем кормят ребенка грудью, не испытывая каких-либо затруднений, вызванных недостатком железа. А у тех, кто недотягивает до нормы, нередко возникают проблемы не только после и во время родов, но и задолго до них. Даже умеренный недостаток гемоглобина чреват недостаточным поступлением кислорода как к органам будущей мамочки, так и к каждой клеточке малыша. И если для женщины это может обернуться слабостью и судорогами, то кроху ждут неприятности посерьезнее. Низкий уровень гемоглобина и эритроцитов в крови матери способен привести к задержке развития плода и даже повлиять на формирование головного мозга. Чаще всего низкий гемоглобин свидетельствует о дефиците железа, поэтому обогатите свой рацион говядиной, печенью, яичными желтками, гречневой крупой, грецкими орехами и гранатовым соком. Только старайтесь не употреблять их одновременно с молоком, творогом, кефиром, чаем и кофе. Эти продукты содержат кальций и кофеин, которые совсем не «дружат» с железом и мешают организму его усваивать. Мнение специалистаВрач акушер-гинеколог высшей категории
Источник https://medaboutme.ru/articles/sudorogi_pri_beremennosti/ Источник https://probolezny.ru/eklampsiya/ Источник https://www.whiteclinic.ru/beremennost-obzor/sudorogi-u-beremennich-bivaiut-iz-za-toksikoza-gemoglobina-i-defitsita-kaltsiya |



