Как сохранить здоровье после 60 — 65 лет женщине
Возраст, к сожалению, не только добавляет мудрости, с ним неизбежно начинаются изменения в организме, обостряются хронические болезни, появляются новые, неприятные симптомы. И сохранить здоровье женщины после 60 лет без советов специалистов, регулярных медицинских осмотров и изменения образа жизни практически невозможно. Да, генетика — немаловажный фактор, но и ответственное отношение к своему организму играет огромную роль. Итак, какие меры принять, чтобы продолжить активно жить и радоваться каждому новому утру.
Что нужно знать женщине о себе после шестидесяти
К любому негативному явлению со стороны организма отношение фатальное — возраст, что уж тут поделаешь! И это в корне неверно, такой настрой только вреден и способствует угнетенному состоянию и, как следствие, «разгулу» недомоганий. Пожилой возраст — пора взвешенных решений, ответственного отношения к своему телу и духу и обостренного восприятия радостных мгновений. И здоровье после 60 лет можно и нужно укреплять. Для этого нужно знать, какие изменения в организме происходят и как с ними жить:
- Гормональная перестройка. В жизни женщины есть два переломных момента: менархе и менопауза. Окончание менструаций означает угасание репродуктивной функции, яичники перестают вырабатывать эстрогены, а эти гормоны регулируют работу клеток ЦНС, кожи, костей, молочных желез, мочеполовой системы.
- Изменения в хрящевой ткани. Хрящ становится менее упругим, происходит постепенное замещение его ткани костной. Уменьшаются в размере межпозвоночные диски, появляется сутулость.
- Старение центральной нервной системы. Уменьшается количество нейронов, а значит, уменьшается способность к адаптации, ухудшается работоспособность и память.
- Уменьшение функций щитовидной железы. Снижается интенсивность обменных процессов, слабеет мышечный тонус, увеличивается количество холестерина в крови.

Это далеко не полный перечень происходящих изменений, но уже этого достаточно, чтобы в ужасе поставить крест на здоровье после 60 лет.
Какое здоровье, когда такое?! На самом деле все не так страшно, процессы развиваются не сразу и очень растянуты во времени. Более того, негативные последствия можно минимизировать, соблюдая определенные правила. Но сначала о главном — о борьбе с болезнями.
Снижение иммунитета с возрастом
Иммунитет всех млекопитающих регулируется врожденным и адаптивным механизмом. И если врожденный присутствует на протяжении всей жизни, функции адаптивного ослабевают с возрастом. Это связано со старением и деградацией тимуса, органа, вырабатывающего Т-лимфоциты. А именно эти клетки первыми «нападают» на бактерии, вирусы, и опухолевые клетки. Получается, ко всем прочим негативным проявлениям, организм еще и остается беззащитным перед болезнями. Однако, хорошая новость заключается в том, что старение тимуса можно приостановить и более того, повернуть вспять!

В последнее время ученые активно ищут и находят доказательства пользы низкокалорийной диеты. Так, например, было установлено, что на процесс восстановления тканей тимуса влияет гормон голода грелин (уже даже разработаны особые «витамины», препараты, имитирующие его действие). Поэтому периодические (раз в неделю) 24-х часовые голодания рассматриваются как возможный «рецепт молодости».
Читайте также

Организм человека является довольно сложной системой со своими индивидуальными характеристиками. Для обеспечения…
Возможный, потому что доказательная медицина оперирует данными долгих исследований, и пока такая база не была наработана. Но в любом случае при отсутствии проблем с пищеварительной системой устраивать один разгрузочный день в неделю будет неплохо. Кроме того, чем меньше жирной (именно жирной, а не любой) пищи будет употреблять женщина, тем больше у нее шансов укрепить иммунную защиту.
Как поддерживать здоровый образ жизни
У каждого человека есть возможности улучшать самочувствие, проблема только в том, что для этого требуется перестроить и свои взгляды на жизнь, и поведение, и привычки. Например, все знают, как полезны физические упражнения, но далеко не все их выполняют. Более того, если и выполняют, то нехотя, из-под палки или, наоборот, рьяно и фанатично. Тогда как спорт, а точнее, физическая активность должна стать нормой жизни, как есть и пить. Вот несколько рекомендаций, касающихся активных упражнений:
- Регулярность. Чем два раза в неделю «умирать» в тренажерном зале, лучше каждое утро делать небольшую зарядку.
- Предпочтение кардионагрузкам. Тем, у кого хорошая физическая форма, силовые упражнения можно оставить, а вот остальным лучше сделать упор на кардиотренировки (бег, ходьба, аэробика, йога).
- Комфортный ритм. Не стоит чрезмерно напрягаться, стремясь быстрее прийти в форму. Нужно следить за пульсом и дыханием, если нельзя сказать без паузы два-три слова, лучше сделать перерыв и отдышаться.
- Обязательность. Если уж поставлена цель отодвинуть старость, никаких оговорок не принимается. В жару, дождь, снег, с плохим настроением или приступом лени — занятия обязательны! Минимум два раза в неделю по 30 минут.
Читайте также

Одним из важнейших показателей состояния здоровья является уровень холестерина, превышение его нормы у женщин после 60…
Помимо спорта, стоит понемногу закаливать организм. Начать можно с обтираний прохладной водой, контрастного душа. Это хорошо влияет на тонус сосудов, но стоит избегать слишком экстремальных температур. Хорошо, если есть возможность регулярно делать массаж, лучше, профессиональный, но и самостоятельно размять руки-ноги может каждый. И нельзя давать себе послабления, образ жизни после 60 лет зависит от вас, а не от цифр в паспорте.
Как нужно правильно питаться
Принцип здорового питания для женщин в пожилом возрасте можно сформулировать очень лаконично — меньше есть. Порции должны уменьшаться, и не только потому, что каждый лишний кусочек превращается в жировую ткань. Энергозатраты организма снижаются, и полноценные три приема пищи уже не так нужны. Хорошо, если есть возможность перевести количество в качество: оливковое масло вместо подсолнечного, рыба вместо мяса, свежие овощи вместо круп и картошки. Конечно, в этом месте нельзя не вспомнить о среднем размере пенсий, но, увы, с возрастом здоровье будет стоить дороже и с этим ничего не сделаешь.
Уменьшая порции, автоматически мы уменьшаем и поступление ценных микроэлементов и витаминов в организм. Улучшить ситуацию помогут витаминные добавки, БАДы. Например, кальций и витамин Д должны стать обязательной добавкой к еде, это лучшая профилактика остеопороза. Омега 3, хондропротекторы, нейромедиаторы, это только начало огромного списка препаратов и добавок, которые разработаны для улучшения функций организма. И пренебрегать достижениями фармацевтики не стоит, уже сейчас эффективность многих средств доказана экспериментально.
Читайте также

Одним из важнейших показателей состояния человеческого организма является артериальное давление. Оно может многое…
Помимо физического увядания, не менее опасно и моральное падение духом. Я старая, некрасивая, жизнь почти прожита вот это все. И легкая зависть к европейским пенсионерам — конечно, у них же там возможности! Тогда как каждая (каждая!) женщина после 60 остается женщиной. Подтянутой, улыбающейся, интересующейся и познающей новое, или опустившейся, с не закрашенной сединой и телевизором, вместо собеседника. Какой быть — решать только вам.
Постменопауза — симптомы и лечение
Что такое постменопауза? Причины возникновения, диагностику и методы лечения разберем в статье доктора Симаниной Светланы Викторовны, гинеколога со стажем в 22 года.
Над статьей доктора Симаниной Светланы Викторовны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Постменопауза — это один из периодов угасания репродуктивной функции, который начинается после менопаузы и длится до 65-70 лет или до конца жизни. Этот этап требует от женщины особого внимания к состоянию своего здоровья, так как в это время её организм подвержен развитию различных заболеваний.
Наступлению постменопаузы предшествуют пременопауза и сама менопауза [13] .
Пременопауза — это период, когда месячные становятся нерегулярными. Он может длиться несколько лет до наступления последней менструации.
Пременопауза может наступить в любом возрасте за 1-3 года до менопаузы. Возраст начала данного периода зависит от генетических и индивидуальных особенностей женского организма. На этапе пременопаузы у женщины начинают проявляться вазомоторные и эмоционально-психические расстройства: появляются приливы, отмечается неустойчивость настроения, изменяется гормональный профиль, который определяется по анализам крови. Как правило, в это время начинает повышаться уровень ФСГ — гормона гипофиза, стимулирующего работу яичников. Уровень эстрогенов может оставаться в норме за счёт усиленной выработки ФСГ.

Так как яичники начинают неравномерно вырабатывать женские половые гормоны, цикл становится нерегулярным, а со временем полностью прекращается. Это говорит о том, что процесс созревания и выхода яйцеклетки уже не происходит.
Хаотичный выброс гормонов в период пременопаузы может приводить к различным женским заболеваниям:
- гиперплазии эндометрия — чрезмерному разрастанию внутреннего слоя матки, который обычно отторгается во время месячных. Это нарушение приводит к аномальным маточным кровотечениям, которые не связаны с менструальным циклом; — разрастанию неовулировавших фолликулов под действием повышенного уровня гормонов гипофиза.
Менопауза — это период, при котором менструации отсутствуют на протяжении одного года. Как правило, менопауза развивается в возрасте 50-55 лет. Наличие менструальноподобных кровянистых выделений в более позднем возрасте может свидетельствовать о гинекологической патологии, порой очень серьёзной, такой как рак гениталий. Это повод немедленно обратиться к врачу.
Наступление постменопаузы сопровождается признаками климакса, который беспокоит практически всех женщин (за редким исключением) [1] . Его проявления зависят от исходного состояния здоровья, выработанных привычек поведения, адаптационных способностей организма, активности эндокринных систем и возможности вести здоровый образ жизни [11] . Средняя продолжительность климакса составляет около 5 лет [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы постменопаузы
Все симптомы постменопаузы, сопровождаемой климаксом, можно разделить на три большие группы:
- вазомоторные и эмоционально-психические симптомы;
- урогенитальные и кожные симптомы;
- поздние обменные нарушения.
Вазомоторные симптомы особенно выражены в первые несколько лет постменопаузы. К ним относятся:
- приливы, при которых повышается потливость и появляются красные пятна на лице, шее и груди (так называемое «сосудистое ожерелье») — могу наблюдаться на протяжении 7 лет и дольше [13] ;
- головные боли;
- пониженное или повышенное давление.
Гипертония может носить «кризовый» характер с ярко выраженной психоэмоциональной окраской. Она сопровождается ознобами, сердцебиением, перебоями (аритмией), затруднением дыхания.

Эмоционально-психические симптомы возникают у 13 % больных [2] [7] . Они включают в себя раздражительность, сонливость, утомляемость, слабость, беспокойство, забывчивость, невнимательность, снижение либидо. У 10 % женщин в постменопаузе наблюдается депрессия [2] .
У 13 % пациенток симптомы климакса протекают атипично с проявлением признаков, присущих аллергии: крапивницы, отёков на лице, вазомоторного ринита, непереносимости некоторых лекарств и продуктов питания [4] . Эти проявления свидетельствуют об изменении иммунной реакции организма, которое произошло с наступлением менопаузы. Также пациентку могут беспокоить приступы бронхиальной астмы, которые не поддаются лечению традиционными методами.
Другим атипичным признаком постменопаузы является климактерическая миокардиодистрофия, которая сопровождается появлением боли в груди. Взаимосвязь между выраженностью такой боли и данными ЭКГ практически отсутствует: даже при выраженном болевом синдроме ЭКГ картина изменения либо незначительные, либо вовсе не выявляются.
Пациентки с таким нарушением обычно обращаются к терапевту с подозрением на ишемическую болезнь сердца. Но в отличие от ИБС, боли в сердце при климаксе постоянные и поддаются лечению гормональными препаратами.
Урогенитальные расстройства встречаются более чем у 50 % женщин старше 55 лет. К таким расстройствам относятся:
- сухость во влагалище;
- боль и кровянистые выделения во время и после полового акта;
- зуд и жжение в области половых органов;
- частые, болезненные, непроизвольные мочеиспускания;
- потеря мочи во время сна, кашля, чихания и физических нагрузок;
- императивные (непреодолимые) позывы к мочеиспусканию;
- рецидивирующие циститы[4] ;
- снижение тонуса мышц промежности, которое приводит к опущению половых органов [5] .
Женщины чаще всего стесняются говорить об этих симптомах. Однако умалчивать о них во время приёма не стоит, так как они могут повлиять на постановку диагноза и тактику лечения.
К кожным признакам наступления постменопаузы относится резкое старение кожи — она становится сухой и морщинистой. Также сохнут слизистые оболочки, наблюдается ломкость ногтей, сухость и выпадение волос. Все эти изменения связаны с нехваткой эстрогенов, которая снижает образование коллагена в соединительной ткани.
У некоторых женщин усиливается рост волос на лице и снижается тембр голоса. Такие изменения вызываются усиленной выработкой андрогенов в яичниках при условии дефицита эстрогенов.
К поздним обменным нарушениям относятся:
-
— снижение плотности костей (обнаруживается у 30-50 % пациенток после 50 лет);
- сердечно-сосудистые заболевания; .
Развитию остеопороза в большей степени подвержены женщины с низкой массой тела, пристрастием к курению и алкоголю. Его возникновение сопровождается болью в костях. У 30 % при данном нарушении костная ткань становятся настолько хрупкой, что даже незначительные травмы приводят к переломам костей предплечья, таза и шейки бедра [5] . Рост медленно уменьшается, осанка нарушается, подвижность позвоночника и суставов ограничивается.
Все перечисленные симптомы постменопаузального климакса могут встречаться у любых женщин. Более лёгкое течение климактерического синдрома наблюдается у японок [6] .
Патогенез постменопаузы
В основе всех изменений в постменопаузе лежит отсутствие синтеза эстрогенов. Яичники как бы «выключаются» и перестают выполнять репродуктивную функцию, производить яйцеклетки и вырабатывать гормоны для поддержания условий развития беременности. В ответ на недостаток эстрогенов гипофиз начинает усиленно синтезировать гонадотропин ФСГ. Поэтому в анализах крови у женщин в постменопаузе повышен уровень гормона ФСГ и снижен уровень эстрадиола [13] .
Со временем функцию выработки эстрогенов для поддержания обменных процессов в организме берут на себя надпочечники. Также в метаболизм эстрогенов включается жировая ткань. Поэтому у женщин в постменопаузе преобладают такие фракции эстрогенов, как эстрон и эстриол. Однако компенсаторные возможности организма у всех женщин разные. Этим и объясняется разнообразие и выраженность клинических проявлений в постменопаузе.
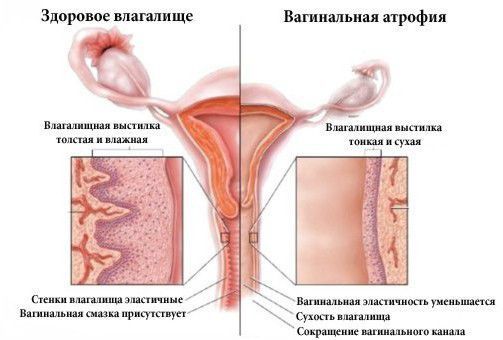
На фоне нехватки эстрогенов постепенно развивается остеопороз, нарушается функция мочевыводящих путей и половых органов. В случае урогенитальных проявлений в клетках слизистой оболочки влагалища понижается уровень гликогена и лактобацилл, из-за чего кислотно-щелочной баланс влагалища увеличивается до 5,5-6,8 pH . Такое изменение создаёт благоприятные условия для присоединения инфекции, особенно активируется кишечная флора. В результате развивается стойкий атрофический кольпит (воспаление влагалища), который трудно поддаётся лечению.
Классификация и стадии развития постменопаузы
В зависимости от преобладания тех или иных возрастных проявлений постменопаузу принято делить на два периода:
- раннюю постменопаузу — первые 8 лет от окончания менопаузы;
- позднюю постменопаузу — более 8 лет после окончания менопаузы [1] .
В раннюю постменопаузу преобладают эмоционально-психические и вазомоторные нарушения, такие как частая смена настроения, чувство тревоги, плаксивость, раздражительность, бессонница, приливы, потливость и неустойчивость артериального давления. Эти нарушения возникают у 75 % женщин [1] .
Эмоционально-психические проявления обычно появляются ещё до наступления постменопаузы и беспокоят женщину в течение года после её окончания. Вазомоторные симптомы в виде приливов и других соматических проявлений присоединяются в самом начале постменопаузы и могут сохраняться в течение 3-5 лет.
Спустя 2-5 лет от начала постменопаузы проявляются урогенитальные симптомы в виде сухости влагалища, неприятных ощущений при половом акте, частом мочеиспускании и недержании мочи. Также в этот период начинаются изменения со стороны кожи, волос и ногтей.
В позднюю менопаузу на первый план выходят обменные нарушения в виде остеопороза, атеросклеротических поражений сосудов, нарушения мозгового кровообращения, болезни Альцгеймера и пр. Эти нарушения являются самостоятельными заболеваниями, требующими специфического лечения. Остеопороз, как правило, развивается постепенно и никак себя не проявляет. Его симптомы становятся заметными только спустя 10-15 лет после завершения менопаузы.
Тяжесть течения климактерического синдрома, который сопровождает постменопаузу, зависит от количества приливов в день. Согласно классификации учёного-гинеколога Е. М. Вихляевой, выделяют три степени тяжести климакса:
- лёгкая — до 10 приливов в сутки;
- средняя — от 10 до 20 приливов в сутки;
- тяжёлая — более 20 приливов в сутки, присоединение общесоматической симптоматики, значительно нарушающей состояние пациентки или приводящей к временной потере трудоспособности [12] .
Осложнения постменопаузы
У женщин с тяжёлыми приливами повышается риск развития гипертензии и сердечно-сосудистых заболеваний. Так как сосудистый тонус становится неустойчивым, снижается стрессоустойчивость, в крови повышается уровень холестерина, что в итоге может привести к развитию ишемической болезни сердца, нарушению мозгового кровообращения и деменции.
Одним из осложнений поздней постменопаузы является остеопороз. Он развивается из-за недостатка эстрогенов, который нарушает кальциевый обмен в организме. Кости становятся хрупкими, переломы возникают легко, буквально «на ровном месте».
Самый опас ный перелом в постменопаузе — перелом шейки бедра. Он никогда не срастается самостоятельно, т. е. без реконструктивных операций, и часто приводит к инвалидизации больных.
Замечено, что развитию остеопороза особенно подвержены худощавые пациентки. Это связано с дефицитом жировой ткани, которая принимает участие в синтезе эстрогенов. Поэтому у женщин с умеренно развитой подкожно-жировой клетчаткой уровень эстрогенов выше.
Ряд авторов к осложнениям постменопаузы также относят болезнь Альцгеймера [7] . Как правило, ею страдают люди старше 65 лет. Первые симптомы заболевания малозаметны. У пациентки нарушается кратковременная память, из-за чего она не может вспомнить недавно заученную информацию. Со временем болезнь прогрессиру ет до нарушения долговременной памяти, речи и ориентации в пространстве [1] . Как показали результаты исследования, риск появления данных симптомов у женщин, принимающих эстрогены во время постменопаузы, ниже, чем у других пациенток [15] .
К другим осложнениям постменопаузы можно отнести последствия психологических переживаний, связанные с климаксом. Бессонница и раздражительность приводят к невротизации больной, развивается быстрая утомляемость, плаксивость, невнимательность и синдром хронической усталости . Всё это значительно нарушает качество жизни женщины, приводя к потере работоспособности и «запуску» психосоматических заболеваний:
-
и двенадцатиперстной кишки ;
- язвенного колита;
- нейродермита;
- бронхиальной астмы;
- артериальной гипертензии; ; .
Панические расстройства и расстройства сна, онкологические заболевания, инфаркт миокарда, синдром раздражённого кишечника, сексуальные расстройства, ожирение, нервная анорексия, булимия, — эти и многие другие расстройства также имеют основания считаться психосоматическими осложнениями постменопаузы [2] .
Диагностика постменопаузы
Первый этап диагностики включает в себя физикальное обследование : измерение роста, веса и индекса массы тела. Это необходимо для выявления риска обменных нарушений [13] .
Далее врач смотрит на результаты общего и биохимического анализов крови и показатели свёртывающей системы. Они позволяют выявить осложнения менопаузы и поздние обменные нарушения, такие как повышение уровня холестерина, изменение соотношения липидов, нарушение работы почек, печени и поджелудочной железы, а также наличие сахарного диабета и анемии .
Также важно изучить гормональный профиль . В постменопаузе отмечается повышение ФСГ. При развитии обменных нарушений, связанных с поражением щитовидной железы, изменяется уровень ТТГ, а при микроаденомах гипофиза повышается уровень пролактина [11] .
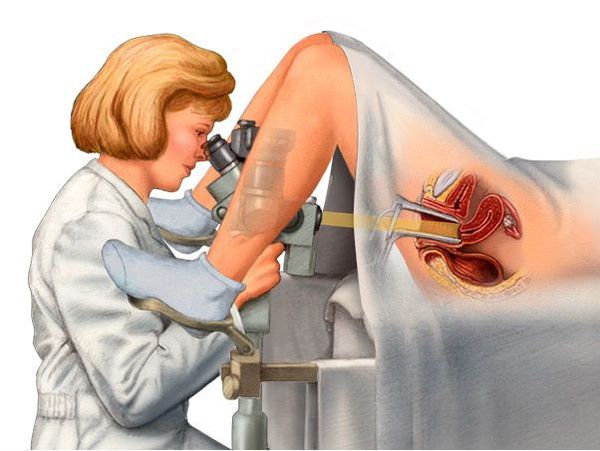
Обязательным является обследование на раковые клетки — цитология и кольпоскопия. Данные исследования проводятся раз в год в связи с высокой частотой развития рака шейки матки и вульвы в период постменопаузы.
Цитология — это исследование мазка, взятого с поверхности шейки матки и цервикального канала на раковые клетки. Предпочтение следует отдавать жидкостной цитологии, при которой биоматериал помещается не на стекло, как при традиционной цитологии, а в специальный контейнер с консервирующей жидкостью. Её информативность приравнивается к биопсии шейки матки.
Кольпоскопия — это исследование шейки матки под микроскопом с обработкой шейки матки кислотным реактивом и красителями. Оно позволяет выявить морфологически изменённые клетки и участки на слизистой шейки матки и вульвы.
С целью выявления опухоли в молочных железах следует проводить маммографию — рентгенологический снимок груди в двух проекциях: прямой и косой (при необходимости — в боковой). В постменопаузе маммографию можно проводить в любой день. При отсутствии патологии маммография проводится раз в два года. Если при обследовании выявляются такие отклонения, как фиброзно-кистозная мастопатия , кисты молочных желёз , липомы или кальцинаты, то маммографию следует проводить ежегодно, чтобы отследить возможные изменения и вовремя диагностировать онкологический процесс.
В некоторых случаях производится ЭКГ , УЗИ , МРТ или КТ . Данные обследования показаны при подозрении на развитие осложнений постменопаузы: кардиомиопатии , изменения со стороны сердца, сосудов, скелета и пищеварительной системы, а также при подозрении на опухолевый процесс.
Для выявления остеопороза производится остеоденситометрия — рентгенологическое исследование, направленное на оценку минеральной плотности кости и риска потенциальных переломов. Как правило, исследуются поясничный отдел позвоночника и бедренная кость, реже — предплечье, пяточная кость или скелет целиком. Остеоденситометрия выполняется по показаниям один раз в год. Особой подготовки к исследованию не требуется [9] .
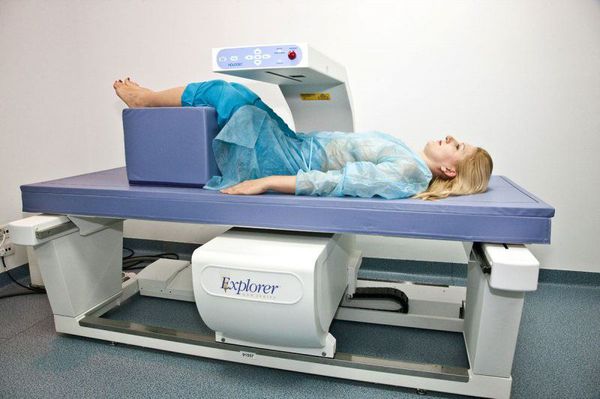
Лечение постменопаузы
Лечение расстройств в постменопаузе должно начинаться с общих рекомендаций по изменению образа жизни : правильное питание, физическая активность, полноценный сон и отдых, устранение негативных факторов окружающей среды.
В последние десятил етия для лечения климактерических расстройств активно используются гормональные препараты. Они обладают рядом положительных эффектов:
- уменьшают частоту и тяжесть приливов;
- нормализуют настроение, снижают тревогу и чувство подавленности;
- замедляют процесс старения кожи, улучшают её внешний вид;
- способствуют профилактике остеопороза и переломов;
- снижают вероятность развития обменных нарушений и некоторых онкозаболеваний [10] .
Гормональное лечение проводи тся не менее одного года (в среднем длится 3-5 лет). Если приливы не возвращаются, то приём гормональных препаратов следует прекратить.
В целом необходимость в проведении гормонотерапии существует вплоть до 60 лет. В более старшем возрасте у пациенток доминируют соматические заболевания, поэтому потребность в приёме гормональных средств сменяется необходимостью проведения специального лечения возникших болезней. Исключение составляют гормональные мази и свечи для местной терапии урогенитальных проблем — при необходимости их можно применять пожизненно [3] .
Назначать гормональные препараты следует с учётом их противопоказаний . К ним относится наличие у пациентки сахарного диабета, сердечно-сосудистого заболевания, гипертонии, нарушения свертываемости крови, тромбофлебита, заболевания желчного пузыря, новообразования матки и яичников (в т. ч. миомы), опухоли молочных желёз и тяжёлых болезней печени. В некоторых случаях гормональные средства увеличивают риск возникновения онкологических заболеваний. Также исследования показали, что длительная заместительная гормональная терапия незначительно повышает риск развития болезни Альцгеймера, о чём пациентку следует предупредить [14] .
Среди средств для гормонального лечения постменопаузальных расстройств выделяют двуфазные препараты: цикло-прогинова, дивина, климен, климонорм и фемостон. Они рекомендуются женщинам, начиная с пременопаузы, т. е. когда менструации ещё не закончились, но возникают нерегулярно. При наступлении постменопаузы показаны препараты для непрерывного режима: фемостон конти, фемостон мини, анжелик, индивина, климодиен и клиогест.
В последнее время для лечения климактерических расстройств в постменопаузе и профилактики остеопороза применяется препарат ливиал (тиболон, ледибон). Он оказывает эстрогеноподобное действие на те органы и ткани, которые испытывают дефицит эстрогенов. Особенно данный препарат подходит для пациенток с депрессией. Его можно принимать длительно.
Монотерапия эстрогенами показана женщинам с удалённой маткой. Они могут использоваться в виде таблеток ( прогинова , эстрофем ), гелей ( дивигель , эстрожель ) или пластырей ( климара , дерместрил). Если же матка не удалена, то применять моноэстрогены также можно, но под прикрытием гестагенов.
При урогенитальных расстройствах назначают эстрогены в виде крема или свечей для местного применения, так как они стимулируют рост эпителия уретры. К таким препаратам относятся орниона , овестин , гинофлор Э , овипол клио и др. Местное лечение можно использовать длительное время, но непременным условием при этом должен быть ежегодный контроль мазков на онкоцитологию, трансвагинальное УЗИ матки и её придатков [11] .
Альтернатива гормонотерапии
Заместительная гормональная терапия не является единственным способ лечения климакса при постменопаузе. Помимо неё существуют негормональные препараты. Их принято назначать при лёгком и среднетяжёлом течении климакса или наличии противопоказаний к гормонотерапии [8] . К таким негормональным средствам относятся:
- противоклимактерические препараты и биодобавки : клималанин , климаксан , климадинон , климактоплан , феминал, иноклим и др. — они устраняют приливы, но не предотвращают развитие поздних осложнений постменопаузы;
- антидепрессанты ( асентра , пароксетин , флуоксетин , прозак ), обезболивающие ( лирика , габапентин ) и снотворные препараты — симптоматические средства, назначаются совместно с психотерапевтом. Доза используемых препаратов постепенно должна снижаться, но если симптомы климакса появляются вновь, то доза увеличивается.
Для лечения остеопороза в постменопаузе применяют бифосфонаты: фосамакс, бивалос, бонвива, фороза. Они замедляют «рассасывание» костной ткани и увеличивают плотность костей. Также обязателен приём витамина Д и препаратов кальция [6] .
В комплексном лечении постменопаузальных нарушений также используется психотерапия. Она помогает справиться пациентке с психологическими трудностями, возникающими во время постменопаузы, и предупредить развитие некоторых психосоматических осложнений.
Прогноз. Профилактика
Прогноз в развитии осложнений постменопаузы зависит прежде всего от образа жизни пациентки, её исходного уровня здоровья, наличия психотравмирующих ситуаций. Лучше всего постменопаузальные изменения организма поддаются коррекции в первые годы данного периода. Своевременное лечение позволяет контролировать проявления климакса, предупреждать развитие урогенитальных и обменных нарушений [13] .
Профилактика негативных последствий постменопаузы в первую очередь должна включать в себя изменение общего образа жизни:
- физические упражнения на свежем воздухе, быструю ходьбу не менее 40 минут в день, дозированные физические нагрузки не менее трёх раз в неделю (плавание, лечебная физкультура);
- отказ от вредных привычек;
- полноценный сон не менее восьми часов день [8] ;
- выполнение всех рекомендаций врача;
- правильное питание;
- дополнительный приём кальция для профилактики остеопороза;
- приём витамина Д по 800 МЕ в день [7] .
Правильное питание предполагает низкоуглеводную диету, богатую растительной клетчаткой, фрукты, хлеб из муки грубого помола, злаковые и молочные продукты, богатые кальцием. Необходимо ограничить употребление животных жиров и соли. Желательно два раза в неделю устраивать «рыбные» дни.
Кардинальным образом на течение постменопаузы могут повлиять заинтересованность пациентки в ведении активного образа жизни: рукоделие, чтение книг и другое хобби, любимая работа, совместные мероприятия с друзьями и родственниками, приносящие удовольствие. От этих критериев зависит течение постменопаузы и появление тех или иных осложнений [1] .
Время после менопаузы глазами гинеколога. Какие изменения происходят в организме женщины после 60 лет?

Практически все женщины, достигая порога старости, сталкиваются с целым рядом медицинских проблем. Гинекологи выделяют большую группу заболеваний и состояний, связанных с процессом старения и развивающихся на его фоне.
Чтобы избежать серьезных осложнений в этот период, нужно особое внимание уделить гинекологической помощи, гигиене и профилактике гериатрических патологий.
Особенности процесса старения репродуктивной системы женщины
В постменопаузальном периоде в организме женщины происходит ряд атрофических изменений, связанных с угасанием гормональной активности яичников. Они в основном касаются половых органов и молочных желез.
Основные признаки старения:
- уменьшение массы метаболически активных тканей;
- структурные и функциональные изменения в оставшейся ткани.
Эти процессы протекают по-разному, в зависимости от индивидуальных характеристик и различных характеристик ткани, которые в этом отношении можно разделить на две группы:
- брадитрофические ткани, характеризующиеся медленным процессом старения;
- тахитрофические ткани с более быстрым процессом старения.
Скорость старения также зависит от взаимодействия нейрогормональных факторов и состояния окружающей среды.

Процесс старения женщины
Процесс старения в основном связан с мезенхимальной тканью, особенно подверженной потере воды, эластичности, трансминерализации и изменениям белкового компонента волокнистых структур — коллагена и эластина.
Структурные изменения происходят в клеточных элементах этой ткани. Особенно опасны процессы, протекающие в кровеносных сосудах и заключающиеся в накоплении липо- и гликопротеинов и накоплении отложений кальция. В результате отека сосудистого эндотелия нарушается кровоток и питание тканей. В оболочке нервных волокон происходят дегенеративные изменения.
Напрямую связана с нервной системой активность эндокринных желез, особенно гипоталамуса. Этот орган, выполняя гормональные функции, является одним из центров вегетативной системы, регулирующей температуру тела, половое влечение, аппетит и жажду. Он также участвует в регуляции сна и формировании эмоциональных состояний.
Менопауза: изменения в женской репродуктивной системе
Яичники. В яичниках в постменопаузу полностью исчезают все специфические железистые структуры. В результате этого вес обоих яичников у женщин старше 60 лет составляет около 4,0 г по сравнению с 11,3 г у молодых женщин.
Корковый слой органов истончается и зарастает соединительной тканью. В сосудах происходят дегенеративные изменения: наблюдается гиперплазия стромы яичника, которая в основном продуцирует андрогены.
В поздней старости яичники подвергаются полной инволюции, образуя маленькие твердые пластинчатые образования с глубокими бороздками. Уровень эстрогена в моче падает ниже 10 мкг / сутки против 30-50 мкг в период полового созревания.
Вульва, влагалище и матка
- Вульва. В области вульвы в результате атрофических изменений уменьшаются и теряют упругость большие половые губы, выравнивается лобковый выступ. Вход во влагалище сужается, а слизистая оболочка становится сухой, тонкой и бледной. Эти изменения затрудняют интимные отношения.
- Влагалище . Эпителий влагалища истончается из-за недостатка эстрогенов. В результате этого стенки влагалища стягиваются, своды исчезают и часто происходит сужение в 1/3 верхнего влагалища (kraurosis vaginae), что также затрудняет половую жизнь.
- Слизистая. Меняется РН влагалищных выделений — от кислого до нейтрального или щелочного. В результате исчезновения из эпителия гликогена изменяется микрофлора влагалища. Лактобактерии гибнут, на их месте размножается смешанная бактериальная флора, включающая кишечную палочку.
- Шейка матки. Влагалищная часть значительно укорачивается, шейка матки сужается, а цервикальный канал иногда полностью зарастает, что может привести к ряду серьезных осложнений.
- Матка. Матка также сжимается. Ее вес примерно с 58 г в возрасте 40 лет уменьшается до 37,8 г в возрасте около 70 лет. В течение этого периода эндометрий истончается, базальный слой исчезает, а слизистые железы становятся узкими и короткими, дающими небольшое количество выделений.
- Связки . Боковые геморрагические и крестцово-маточные связки укорачиваются и провисают, что и приводит к укорочению влагалища.
- Фаллопиевы трубы . В фаллопиевых трубах в результате снижения уровня эстрогенов эпителий уплощается, а реснички атрофируются.
Гинекологическая помощь: лечение только у знающего гинеколога
Разговор с пожилой пациенткой и обследование после наступления менопаузы требует от гинеколога большого терпения, такта, доброты и уважения к женщине, которая может быть одинока, подавлена предстоящей старостью или лишена надлежащего ухода.
При гинекологическом осмотре следует помнить, что в этот период влагалище сужается, своды атрофированы, а стенки настолько тонкие и негибкие, что могут разорваться под сильным давлением пальцев.
При проведении внешнего осмотра гинеколог обращает внимание на состояние отверстия уретры. Важно понять, нет ли у женщины недержания мочи, о котором она не говорит.
При внутреннем осмотре следует помнить, что в этот период происходит атрофия матки, а также яичников. В случае подозрения на опухолевый процесс требуется сбор мазков, а может и биопсия.
Чтобы понять, поможет ли женщине гормонозаместительная терапия, врач должен провести гормональный тест, показывающий степень реактивности стенки влагалища к введению эстрогена. Цито-гормональный мазок проводится дважды: до и после теста.

Цито-гормональный мазок
Самые распространенные гинекологические болезни у пожилых женщин
Наиболее распространенные постменопаузальные болезни и состояния:
- поражения вульвы (цирроз и белый кератоз);
- старческий эндометрит;
- диабетический вульвит;
- идиопатический зуд вульвы (нейродермит);
- атрофический вагинит;
- выпадение матки и влагалища;
- недержание мочи;
- остеопороз.
Нужно ли ходить к гинекологу в старости?
Исследования среди женщин в постменопаузе, проведенные отделением гинекологии и акушерско-дидактики Медицинского университета в Варшаве и другими медицинскими учреждениями Европы показывают, что:
- Все женщины в постменопаузе признают важность профилактических осмотров, но к гинекологу идут только по случаю или при наличии тревожных симптомов.
- Все женщины слышали о раке молочных желез, но 25% женщин не знают правил проведения самообследования молочных желез, и ещё примерно половина не занимаются самообследованием.
- Единственный симптом, который всегда заставляет женщин обратиться к гинекологу — кровотечение после менопаузы. Остальные не вызывают значительной тревоги до ухудшения.
- Самый скрываемый симптом — недержание мочи.
- Женщины, которым разъяснили необходимость и эффективность проведения гормонального лечения, безоговорочно соглашаются пройти ЗГТ.
На основании данных и имеющихся знаний можно сделать вывод о необходимости более глубокого целостного подхода ко всей популяции женщин в постменопаузе. Родные должны напоминать пожилым женщинам о том, что они находятся в сложном периоде, поэтому профилактический осмотр у гинеколога раз в полгода — необходимость.
Источник https://womanclub.online/zdorove-v-60-let/kak-sohranit-zdorove-posle-60
Источник https://probolezny.ru/postmenopauza/
Источник https://medcentr-diana-spb.ru/tsikl/vremja-posle-menopauzy-glazami-ginekologa-kakie-izmenenija-proishodjat-v-organizme-zhenshhiny-posle-60-let/





