Замершая беременность: причины и признаки деликатной проблемы
Не всегда долгожданная и такая желанная беременность заканчивается рождением малыша. Иногда женщины узнают, что беременность замерла. К сожалению, такая проблема не является редкой. По статистике примерно в 15% случаев запланированные малыши «замирают» в утробе по тем или иным причинам.
СОДЕРЖАНИЕ:
Что это такое?
Замершей называется такая беременность, которая изначально соответствовала всем медицинским нормам, но в определенный период внезапно перестала развиваться. Прекращение прогресса в развитии плода приводит к его гибели, но он остается в полости матки. По этой причине такую патологию именуют несостоявшимся выкидышем.
По сути, в самом начале происходит все, как и при обычной беременности – яйцеклетка оплодотворяется, попадает в матку и имплантируется для дальнейшего развития, но оно в один момент прекращается. К этой патологии относят также синдром «пустого плодного яйца». Он представляет собой развитие плодных оболочек, в которых отсутствует эмбрион. При таком синдроме положительным оказывается тест на беременность, а также анализ на ХГЧ.
Опасные сроки: когда может случиться?
Прекратиться развитие плода может в любое время до 28 недель (в редких случаях прекращение развития может произойти и позднее), но наибольшая вероятность такой патологии приходится на первый триместр. Существует также несколько периодов с наиболее высокими рисками возникновения замершей беременности, к ним относятся следующие сроки:
- 3-4 неделя;
- 8-10 неделя;
- 16-18 неделя.
Именно эти сроки чаще всего становятся критическими для беременности.
Причины замершей беременности?
Не всегда даже врачам удается с точностью узнать, почему случилась замершая беременность. В современной медицине существует целый ряд причин, которые могут вызывать такую патологию. Все их делят на несколько больших групп:
- Генетические патологии. Именно эти причины наиболее часто провоцируют остановку развития плода. Патологические гены или присутствие лишней хромосомы у эмбриона могут стать причиной развития множества пороков, которые являются несовместимыми с жизнью, что приводит к прерыванию беременности. Часто генетические патологии становятся причиной остановки развития беременности на восьмой-десятой неделе.
- Инфекции. Замершая беременность также нередко может случиться из-за наличия инфекционных заболеваний, так как в период вынашивания ребенка у женщины происходит достаточно серьезный спад иммунной защиты. Особенно опасными для этого периода считаются ТORCH-инфекции, к которым относятся краснуха, цитомегаловирус, герпес и токсоплазмоз. Наибольшую опасность для плода представляет первая «встреча» матери с инфекцией в уже беременном состоянии. Поэтому при постановке на учет беременным настоятельно рекомендуют пройти обследование на такие виды инфекций. Даже, казалось бы, такие простые и привычные заболевания, как грипп или ОРВИ могут стать причиной патологии, особенно на ранних сроках, когда у плода формируются жизненно важные органы. Инфекция может воздействовать непосредственно на плод, вызывая различного вида аномалии, или на плодные оболочки, что приводит к существенному недостатку поступления кислорода или питательных веществ плоду.
- Гормональные нарушения. Гормональный баланс крайне важен для нормального вынашивания ребенка. Поэтому при недостатке прогестерона или избытке мужских гормонов (андрогенов) существенно повышается вероятность невынашивания ребенка. Любые гормональные сбои рекомендуется пролечить еще до наступления беременности.
- Антифосфолипидный синдром. Из-за них же может снижаться образование плацентарных сосудов или их закупорка, что приводит к нарушению получения плодом необходимого питания.
- Тератозооспермия. Эта причина замершей беременности связана с патологиями в семенной жидкости мужчины. При тератозооспермии сперматозоиды имеют неправильное строение, поэтому оплодотворение такой клеткой приводит к аномалиям развития эмбриона.
- Образ жизни. Наличие вредных привычек, а также образ жизни во время вынашивания ребенка (и периода планирования) также могут негативно сказаться на развитии эмбриона, провоцируя его замирание. Употребление алкогольных напитков, курение, стрессы, производственные вредности, режим дня, сидячий образ жизни, несбалансированное питание – все это считается негативными факторами для беременности.
- Другие факторы. Замирание беременности может произойти также из-за резкой смены климата, наличия в анамнезе абортов (особенно если их было несколько).
В некоторых случаях может быть обнаружено сразу несколько причин, которые могли привести к замиранию беременности.
Как врачи определяют замершую беременность?
На каждом осмотре беременной женщины врач-гинеколог определяет размеры матки, поэтому при их несоответствии текущему сроку специалист может заподозрить замирание плода. Но такой диагноз ставится только после проведения ультразвукового исследования. В редких случаях УЗИ не проводят – если женщина поздно обратилась к врачу и уже произошла интоксикация организма из-за гибели плода.
Признаки и симптомы
Симптомы замершей беременности в любом триместре одинаковые. Основными признаками, которые могут указывать на такую патологию, являются:
- выделения из влагалища с кровяными примесями;
- общая слабость, озноб, повышение температуры тела;
- тянущие боли в нижней части живота;
- прекращение набухания и болезненности молочных желез;
- резкое исчезновение проявлений токсикоза;
- отсутствие шевелений плода (при патологии во втором триместре).
Несмотря на существование характерных симптомов патологии, нередко прекращение развития плода остается незамеченным, так как базальная температура может оставаться в пределах 37 градусов, а уровень ХГЧ остается высоким еще несколько недель. В таком случае женщина узнает о проблеме лишь на очередном приеме у врача или плановом УЗИ.
Как восстановиться после замершей беременности?
При возникновении такой патологии обязательно необходимо удалить погибший эмбрион из полости матки, если это не произошло естественным путем. Для этого проводят чистку, с помощью которой удаляют все частицы плодных оболочек из матки. Может использоваться как выскабливание, так и вакуум. Если замирание произошло на очень ранних сроках, врачи могут предложить медикаментозный аборт, который является несколько более щадящим для женщины, в том числе в психологическом плане.
Врачи рекомендуют воздержаться от следующей беременности в течение полугода (по рекомендации Всемирной Организации Здравоохранения). Этого времени хватает для восстановления организма после случившегося. Поэтому в течение этого времени женщинам рекомендуется принимать оральные контрацептивы, которые минимизируют вероятность зачатия, а также позволяют нормализовать гормональный фон.
Во время восстановления также рекомендуется вести максимально здоровый и активный образ жизни, позаботиться о сбалансированном рационе и приеме витаминных комплексов. Женщине обязательно нужна психологическая поддержка, а если случившееся она перенесла особенно тяжело, может понадобиться помощь специалистов – психолога или психиатра. Это поможет вернуться к нормальной жизни и подготовиться к следующей беременности.
Какие анализы сдать после?
Перед тем, как забеременеть после замершей беременности, необходимо исключить вероятность повторения случившегося. Лечение должно соответствовать проблеме, которая вызвала патологию. Поэтому крайне важно пройти полное обследование, которое поможет определить, в чем причина замирания развития плода. По результатам обследования врачи назначают лечение в соответствии с обнаруженными заболеваниями.
Проходить обследование рекомендуется после восстановления менструального цикла женщины (обычно это занимает порядка 30 дней после чистки). Но сдавать анализы следует обоим супругам. В полное обследование входит:
- генетическое обследование супругов;
- анализы на ТОRCH-инфекции;
- исследование гормонального фона;
- коагулограмма крови;
- УЗИ гинекологическое;
- спермограмма;
- иммунограмма.
Такого обследования обычно бывает достаточно для определения причин возникновения замершей беременности как на ранних, так и на поздних сроках. Лечащий врач может назначить дополнительные исследования при необходимости. Все эти обследования можно пройти в клинике ЭКО и лечения бесплодия академика В.И. Грищенко.
Замершая беременность не является приговором – в 90% случаев после возникновения такой патологии супруги в ближайшем будущем становятся счастливыми родителями здоровых малышей. Главное – пройти полное обследование и устранить причину патологии. А при необходимости можно пройти процедуру искусственного оплодотворения (ЭКО).
Ответы специалистов в сфере репродуктологии, фертильности, женского здоровья о том обязательна ли чистка при замершей беременности.
На просторах интернета часто задают вопрос: «Нужно ли делать выскабливание при замершей беременности (ЗБ)?»
Мы задали этот вопрос нашим докторам:
Паращук Валентин Юрьевич
Главный врач Клиники академика Грищенко, акушер-гинеколог, репродуктолог.
Добрый день. Если беременность замерла н а раннем сроке и нету признаков того, что она собирается сама разрешится, то есть нету кровотечения, то тогда желательно эвакуировать содержимое полости матки, то есть сделать выскабливание. Если же беременность стремится саморазрешиться, то она может выйти и сама. И тогда не требуется выскабливание, можно просто посмотреть на УЗИ, как только закончатся выделения, что нет в полости матки никаких включений, что не осталось никаких элементов плодного яйца в полости матки.
Другая ситуация, когда беременность замерла и нужно действительно эвакуировать содержимое, и тогда есть альтернативные способы, иногда предлагают так называемый «медикаментозный аборт», это такой термин. И правильнее сделать выскабливание, либо вакуум, если позволяет срок. Потому что, иногда, после этих самых медикаментозных прерываний беременности приходится делать выскабливание, но уже по факту осложнений. Потому что не всегда выходит все содержимое полости матки полностью, и вот присоединяется воспаление, это большая травма для матки, это уже более такое условно ургентное состояние, и до него лучше не допускать. Поэтому лучше сделать умеренное, без сильной травмы и без осложнений выскабливание вовремя, чем делать его как вынужденную меру. Когда уже понятно, что это замершая беременность, можно обсуждать тактику, но важно действительно понять, когда же это она, что является такими опасными или тревожными звоночками.
Г лавная жалоба, это если уже замерла и матка пытается избавиться от беременности, то это кровянистые выделения, то есть уже отторгается беременность. Но бывает, что она замирает и пациентка абсолютно ничего об этом не знает, и становятся находкой на более позднем сроке, когда ей сообщают что плодное яйцо не соответствует по своему размеру, что она остановилась раньше и вот это заподозрить невозможно никак. Поэтому если возникают боли, тянущие боли внизу живота, кровянистые выделения, обязательно нужно обратиться к врачу. Во-первых, потому что это не факт, что замершая. А может быть это угроза замирания беременности, и можно вовремя обратиться, вовремя отреагировать, остановить процесс и беременность спасти. А если она действительно замерла, то вовремя отреагировать и избавиться уже от остановившегося в развитии плодного яйца, не допустив каких-либо осложнений. В любом случае, при возникновении во время беременности болей либо кровянистых выделений, на любом сроке это показания к тому, чтобы обратится к врачу. Не должно быть болей, не должно быть крови.
Алипова Елена Константиновна
Врач акушер-гинеколог, репродуктолог, врач ультразвуковой диагностики.
Вопрос безоговорочной, что замершая беременность должна быть удалена из матки. То есть неразвивающиеся ткани, они являются источником воспалительного процесса в первую очередь, и эти ткани должны быть удалены как можно скорее. Оптимальным методом является всё-таки выскабливание.
Что касается вообще не удалять это даже не обсуждается. Можно немножко поговорить о медикаментозном прерывании беременности, но на мой взгляд он тоже не имеет права на существование при замершей беременности. Во-первых потому, что нужно сделать всё:
- быстро;
- максимально тщательно.
И самое главное, что продукты выскабливания, продукты концепции, как это сейчас говорят, можно отправить в этом случае на генетическое исследование. А это, при замершей беременности, очень важно потому что, ну что случилось — то случилось, а всех интересует вопрос почему это случилось. Генетическое исследование абортивного материала и помогает примерно в 80% случаев ответить на вопрос, что же всё-таки произошло. Если это виновата генетика — это один разговор, если с генетической точки зрения всё в порядке -дополнительные обследования будут направлены в другом направлении.
Луцкий Андрей Сергеевич
Врач акушер-гинеколог, репродуктолог.
Здравствуйте. Сегодня мы поговорим о замершей беременности. Существуют оперативные методы, это выскабливание, вакуум аспирация и гистероскопическое удаление плодного яйца, и медикаментозные методы, так называемый «медикаментозный аборт». Медикаментозные методы прерывания беременности показаны женщинам, у которых уже в прошлом были беременности и были естественные роды. Это связано с тем, что шейка матки у таких женщин приоткрыта и при индукции, искусственной индукции сокращений матки, происходит полный самопроизвольный аборт, не остаются остатки в полости матки. Если девушка нерожавшая, то медикаментозный аборт часто дает осложнения. Из полости матки не все выходит. Остаются части плодных оболочек, сгустки, и происходит, скажем так, задержка этих частей и может быть воспалительный процесс, в результате которого, в последующем, требуется хирургическое вмешательство – выскабливание или вакуум аспирация. Метод прерывания замершей беременности выбирается лечащим врачом исходя из этих данных. В нашей клинике мы, зачастую, сталкиваемся с замершей беременностью у тех женщин, которые хотят родить своего ребенка. И для понимания генетики плода мы, зачастую, рекомендуем гистероскопическое удаление или вакуум аспирацию плодного яйца.
Лабузная Юлия Владимировна
Акушер-гинеколог отделения оперативной гинекологии, врач кабинета патологии шейки матки
Здравствуйте. Сегодня я попытаюсь ответить на самые часто задаваемые вопросы касательно неразвивающейся беременности. Пожалуй, начну с такого катка: — «Нужно ли делать вакуум аспирацию содержимого полости матки, то есть эвакуацию, замершей беременности, в случае установления диагноза неразвивающаяся беременность?» И так разберемся с понятием. Неразвивающаяся беременность — это такое патологическое состояние, при котором происходит замирание беременности, но спонтанного изгнания из полости матки не происходит. При этом сама женщина не сразу понимает, что с ней произошло. Первые признаки замершей беременности могу проявляться через 2-3 недели после случившегося. Плодное яйцо, которое находится в полости матки, подвергается различный паталогическим изменениям, неблагоприятно влияя на эндометрий, тем самым вызывая воспалительный процесс, который носит название «эндометрит».
Если женщина принимает решение ждать самопроизвольного изгнания замершей беременности из полости матки — что происходит? Эндометрий пытается отторгнуть замершее плодное яйцо, но воспалительные процессы проходящие в этом эндометрии, замедляют этот процесс, и процесс может длится от нескольких дней, до нескольких недель. Что абсолютно точно негативно влияет на эндометрий и способствует развитию воспалительного процесса дальше. Бывает акт, что плодное яйцо из полости матки, как-бы, вышло, но не полностью. Осталась какая-то его часть. Из этой части, зачастую, формируется плацентарный полип. Наличие плацентарного полипа в полости матки, способствует не наступлению последующей беременности. Перед наступлением, планированием последующей беременности, такой пали необходимо удалять. Кроме того, нахождение плодного яйца в полости матки четырех недель и более, значительно повышает риск развития кровотечения. Поэтому, оптимальным решением, такого вопроса, при наличии замершей беременности у пациентки, является вакуум аспирация содержимого полости матки с назначением последующей противовоспалительной терапии.
Второй вопрос – это ошибки в постановке диагноза «неразвивающаяся беременность». Например в 5-6 недель ультразвуковое исследование, во избежание таких ошибок, проводятся не менее чем двумя специалистами. Если нет четких критериев неразвивающейся беременности, по пациентке рекомендуют повторить данное исследование через 3-7 дней. Во избежание, опять же, ошибок. Кроме того, параллельно является обязательным задача такого анализа, как анализ на хориональный гонадотропин человека в крови. Если беременность развивается, соответственно ХГЧ повысится, если беременность, все-таки, замершая, то ХГЧ либо упадет, либо не вырастит вообще. Если срок беременности 7-8 недель, то по данный ультразвукового исследования будет отсутствовать частота сердечных сокращений эмбриона. Кроме того, будет несоответствие размеров плодного яйца сроку беременности. При сроке беременности 9-12 недель, помимо отсутствия частоты сердечных сокращений и несоответствия срока беременности размерам плодного яйца, будут так же отсутствовать движения эмбриончика. Следует всегда помнить, что каждая женщина имеет право присмотреться на УЗИ через несколько дней для точной установки диагноза, контролировать хориональный гонадотропин человека, собственно, во избежание ошибок в постановке диагноза «неразвивающаяся беременность».
Ответы на часто задаваемые и обсуждаемые вопросы на форумах:
✅ Может ли УЗИ ошибочно показать замершую беременность?
Ошибочная постановка диагноза «неразвивающаяся беременность» встречается на ранних сроках. В нашей клинике, во избежание таких ошибок, УЗИ в 5-6 недель проводятся не менее чем двумя специалистами. Если нет четких критериев неразвивающейся беременности, то пациентке рекомендуют сделать повторное исследование через 3-7 дней. И на повторном исследовании может оказаться, что замершая беременность оказалась нормальной.
✅ При замершей беременности можно ли обойтись без чистки?
Если же замершая беременность стремится саморазрешиться, то она может выйти и сама, и тогда не требуется выскабливание (чистка). Как только закончатся выделения, необходимо проверить на УЗИ, что не осталось никаких элементов плодного яйца в полости матки. Если беременность замерла на раннем сроке и нету признаков того, что она собирается саморазрешиться, т. е. нету кровотечения, то тогда желательно сделать выскабливание.
✅ Замершая беременность — чистка или таблетки?
Медикаментозные методы прерывания беременности показаны женщинам, у которых уже в прошлом были беременности и были естественные роды. Но правильнее сделать выскабливание, либо вакуум, если позволяет срок. Потому что, иногда, после медикаментозных прерываний беременности приходится делать еще и выскабливание, но уже по факту осложнений. Потому что не всегда выходит содержимое полости матки полностью, и добавляется воспаление, а это большая травма для матки и этого лучше не допускать. Поэтому лучше сделать умеренное, без сильной травмы и без осложнений выскабливание вовремя, чем делать его как вынужденную меру. А главное, что продукты выскабливания можно отправить на генетическое исследование для выявления причин замирания развития плода.
✅ Может ли быть замершая беременность без симптомов?
Бывает так, что беременность замирает, а пациентка абсолютно ничего об этом не знает, и это обнаруживается на более позднем сроке, когда ей сообщают, что плодное яйцо не соответствует по своему размеру, что беременность остановилась раньше, но это, к сожалению, заподозрить заранее никак невозможно. Первые признаки неразвивающейся беременности могу проявляться через 2-3 недели после случившегося. Это кровянистые выделения или тянущие боли внизу живота. При этих симптомах стоит обязательно обратится к врачу.
✅ Сколько ждать выкидыш при замершей беременности?
Если женщина принимает решение ждать самопроизвольного изгнания неразвивающейся беременности — что происходит? Эндометрий пытается отторгнуть замершее плодное яйцо, но воспалительные процессы проходящие в этом эндометрии, замедляют этот процесс, и процесс может длится от нескольких дней, до нескольких недель. Что негативно влияет на эндометрий и способствует развитию воспалительного процесса «эндометрита». Бывает так, что плодное яйцо выходит не полностью, оставляя в полости матки какую-то часть, из которой, зачастую, формируется плацентарный полип, препятствующий наступлению последующей беременности.
Когда замирает жизнь: неразвивающаяся беременность

Месяц поддержки родителей, переживших перинатальную смерть детей, проходящий сейчас во всем мире: к кому он относится? Наверняка большинство решит, что речь идет о потере ребёнка на поздних сроках вынашивания, в родах или в перинатальный — самый первый и самый короткий период жизни. Да, подобную потерю пережить не то, что непросто, — порой кажется, что невозможно.
А те несостоявшиеся мамы, которые потеряли ребёнка еще в первые месяцы, на этом фоне чувствуют себя совсем неуверенно: да, потеря есть, но вроде бы как-то размеры не позволяют горевать? И общественное мнение старается замалчивать свои утраты и отвлекать несостоявшуюся мать обещаниями зарождения новой жизни. В чем причины замершей беременности, кто и как может помочь и как справляться с хотя и таким крохотным в миллиметрах, но настоящим и большим горем, рассказывает MedAboutMe.

7 важных вопросов о детских подгузниках
Замершая жизнь: почему он не растет?

Замершая беременность — одно из явлений, причины которого определить в большинстве случаев практически невозможно. В английском языке замершая беременность нередко обозначается, как «молчаливый выкидыш», и вот по какой причине: при неразвивающемся эмбрионе мать в большинстве случаев не замечает каких-либо симптомов. Отсутствуют кровотечения, спазмы, признаки начавшегося выкидыша. Хотя может снижаться чувствительность груди и снижаться выраженность токсикоза, но совсем не обязательно. В целом организм «молчит» о потере.
Чаще всего замершая беременность диагностируется при ультразвуковом исследовании.

Я пришла к врачу на УЗИ с ожиданием посмотреть на ребёнка, увидеться в первый раз, до смешного — хотела помахать ему рукой на экране. Вместо этого я узнала, что малыша больше нет, и сердцебиения нет, и это все было самообманом уже несколько недель. Хотя эмбрион уже был мертв, мое тело продолжало его вынашивать, я продолжала чувствовать себя будущей мамой. А ждать уже было некого.
Потеря может быть разрушительной, но мамам важно знать, что в абсолютном большинстве случаев это не их вина. Замершая беременность может случиться с кем угодно. Фактически, сам период гестации начинался правильно, но через некоторое время в первом триместре, обычно на сроке около 6-10 недель, эмбрион прекратил развиваться, и сердцебиение остановилось. Почему?

Статистики США исследовали общественное мнение по данному вопросу, и результаты оказались шокирующими для специалистов. 65% считают замершую беременность, выкидыши и самопроизвольные аборты редким явлением, хотя фактически это происходит в каждую четвертую беременность, правда, не всегда замечается при очень ранних сроках.
В качестве наиболее вероятных причин явления 76% отметили внезапные стрессы, 74% — длительные стрессы, 64% — поднимание тяжестей. 41% считает, что причина — в заболеваниях, передающихся половым путем, 31% обвиняет предшествующие аборты, 28% — длительный прием противозачаточных препаратов.
И в числе причин 25% упомянули, что беременность самостоятельно прерывается, если мать не хочет этого ребёнка. Эти цифры указывают на неграмотность людей, табуированность темы и склонность обвинять мать в ее утрате.
75-80% причин замерших беременностей — генетические отклонения. Природа исправляет допущенную ошибку, в которой в большинстве ситуаций виноват только случай, а не отец, мать или далекие родственники. Есть и явление анэмбрионии: в яйцеклетке не развивается эмбрион, но она при этом имплантируется в матку и вызывает ответную реакцию у тела.
Небольшая часть оставшихся причин заключается в гормональном дисбалансе, когда организм не вырабатывает должного количества гормонов, различных заболеваниях. Но в большинстве случаев замершая беременность действительно связана со случайностью, при которой что-то пошло не так. И совсем не обязательно повторится еще раз.
В нашей стране, в отличие от США, также сразу же начинают подозревать женщину в несоблюдении здорового образа жизни, употреблении алкоголя, курении, хотя, в соответствии с исследованиями, это влияет на здоровье матери и плода, но вызвать замершую беременность не может. Так же, как и чашка кофе по утрам или нежелание отказываться от пробежки в парке.
Распространенность подобного мнения, а также закрытость темы послужили причиной проведения международных акций по распространению информации и поддержке родителей, переживших потерю.
«Моя замершая беременность пошла в третий класс»

Как диагностируют неразвивающуюся беременность и почему практически у каждой женщины есть услышанная в роддоме история или знакомая знакомой, чья настойчивость позволила родиться здоровому ребёнку после диагноза «замершая беременность»?
Диагностика состояния должна быть полноценной: отсутствие развития плода оценивают не только по наличию сердцебиения на нужном сроке, но и по динамике гормона ХГЧ, хорионического гонадотропина человека. И УЗИ, и анализы надо проходить дважды. А в некоторых случаях — столько раз, сколько сомнений возникнет у врача.

Нередки случаи, когда на ранних сроках (до 10 недель) женщинам ставят диагноз «замершая беременность».
Как правило, это происходит после выполнения ультразвукового исследования, на котором не обнаруживается эмбрион в плодном яйце или нет сердцебиения плода. При этом у женщины может и не быть болей или кровянистых выделений, которые говорят об угрозе прерывания беременности.
В таких случаях очень важно не ошибиться, не принимать поспешных решений и провести качественную диагностику на хорошем оборудовании. Это нужно, чтобы быть полностью уверенным в том, что происходит: либо действительно имеет место замершая беременность, либо первоначальная диагностика была проведена слишком рано (зачатие могло наступить не в середине цикла, а позже), когда визуализация эмбриона еще затруднена. Кроме того, исследование могло проводиться на устаревшем оборудовании или не совсем компетентным сотрудником.
Что нужно делать, если на раннем сроке ставят подозрение на неразвивающуюся беременность?
- Во-первых, выполнить анализ на бета-ХГЧ в динамике и посмотреть, каков его начальный уровень и происходит ли увеличение в течение 72 часов. При нормально протекающей беременности уровень ХГЧ должен за это время удвоиться.
- Во-вторых, нужно выполнить трансвагинальное УЗИ на современном экспертном оборудовании у опытного специалиста.
Очень часто причиной того, что эмбрион не виден или еще нет сердцебиения, становится поздняя овуляция и, как следствие, более позднее зачатие. Таким образом, реальный срок беременности может быть меньше предполагаемого, и эмбрион «появится» на неделю-две позже.
Вполне естественно, что сейчас намного больше историй, в которых «неразвивающийся плод» уже успешно поступил в институт или создал свою семью, чем пошел в детский сад: современные технологии позволяют определять развитие эмбриона достаточно точно. Однако не во всех клиниках есть достаточно хорошее оборудование, внимательный персонал, а порой мама сама не уверена в сроках зачатия по различным причинам, что также влияет на точность исследований. Поэтому хорошие специалисты, особенно на ранних сроках, не ограничиваются УЗИ для постановки окончательного диагноза. И, тем более, не направляют сразу на «чистку».

Когда диагноз установлен со стопроцентной точностью, надо подумать о том, что делать дальше. Есть три варианта развития событий:
- можно ускорить процесс расставания с помощью медицины. Специальный препарат, вводимый интравагинально, поможет начать сокращения матки и выведение содержимого. Сроки такого способа ограничены, и необходимо советоваться с врачом о его доступности;
- хирургическая чистка матки, которая проводится в условиях стационара;
- можно позволить эмбриону покинуть тело естественным путем. Иногда людям нужен некоторый период, чтобы осознать, что же произошло, и потратить время, чтобы оплакать потерю. В таких случаях можно подождать и посмотреть, «осознает» ли тело, что беременность не продолжается. В большинстве ситуаций, хотя и не всегда, кровотечение и схватки, сопутствующие выкидышу при замершей беременности, начинаются сами по себе. Ждать надо под контролем специалиста и не дольше 12 недель акушерской беременности.

Это был наш первый ребёнок, желанный и осознанный. Мы были теми, кто называется в отечественной медицине «возрастными родителями» и «старородящей матерью», когда обоим под 30. Тем больше был шок, когда появился диагноз о замершей беременности. Не буду рассказывать, сколько раз мы проверяли и перепроверяли диагноз, но однажды от знакомого врача я услышала, что, помимо выскабливания, есть и вторая опция прощания — подождать, пока плод мумифицируется и выйдет сам.
Не могу сказать, что мой гинеколог был в восторге от такого варианта: мне пришлось проходить через регулярные УЗИ, анализы крови, профилактические инъекции антибиотиков. Но этот период — почти два месяца — дал нам время и возможность прожить вместе все обрушившееся на нашу семью горе, попрощаться с малышом, излить всю любовь и печаль. Это был ценный опыт для всех нас, момент ухода ребёнка не был связан со спешкой, ненужными мыслями об ошибках, «отбиранием» ребёнка в стерильной палате. Мы зачали сами и попрощались с малышом сами. Нам это было важно.
Замершая беременность — это тоже потеря ребёнка

Удивительно, насколько ранний период беременности в нашей стране окутан предрассудками. Практически все знают, что до 12 недель не стоит рассказывать о своем «интересном состоянии» на работе, в кругу не самых близких людей, а порой и своим родителям не стоит рассказывать. Почему?
Собственно, ответ — в цифрах статистики. Действительно, около 25% беременностей не заканчиваются рождением малыша. Хотя значительная часть таких выкидышей проходит незаметно на ранних сроках и принимается женщиной за обычную менструацию, но и оставшегося количества невынашиваний по различным причинам хватает, чтобы будущая мать тревожилась и не хотела распространяться о новости.
Вторая причина — виктимизация женщины как источника «неправильного». Неправильного поведения, состояния здоровья, «себя не сберегла», «не хотела ребёнка» и так далее. Мы не умеем говорить с теми, кто перенес потерю, и хотим уберечь себя от такого же, поэтому чаще всего людям проще указать на причину состояния и отгородиться. Или начать уговаривать «не переживать». А можно ли перестать переживать, и надо ли это делать?

В вероятных прогнозах реакции женщины различают влияние выкидыша, замершей беременности и самопроизвольного аборта. Ситуации описываются специальными терминами, но смысл один: все зависит от того, как происходит потеря, внезапно или после длительного периода ожидания, неуверенности в диагнозе, надежде на чудо и помощь врачей.
Сложно определить, что переносится труднее: внезапное прерывание беременности или длительная угроза, заканчивающаяся потерей плода. Но ситуация, в которой ожидание определенности может длиться довольно долго, зачастую буквально подкашивает женщину, истощает ее психические силы. И это — первый шаг к депрессии.
Второй «удар» наносит, к сожалению, общество: попытки призвать несостоявшуюся мать вернуться к реальной жизни, нивелирование ценности утраченной жизни, утешения «у тебя еще будут дети» обесценивают всю глубину утраты. А полноценно пережить это время и восстановить эмоциональное равновесие крайне важно: по оценкам специалистов, повторная беременность и роды, произошедшие в срок до 3-х лет после потери плода, влияют как на состояние матери, так и на ребёнка. У следующих детей намного выше уровень дезорганизованной привязанности, обусловленной повышенной тревожностью мамы в период беременности и после родов. А причина — в непрожитом горе, в ложном стыде, заставляющем «быть сильной» и не горевать после потери нерожденного ребёнка.
Как правильно пережить этот непростой период?
- Во-первых, надо помнить, что моменты слабости, слезы, эмоциональная реакция — совершенно естественны для подобных ситуаций. Не надо стыдиться слез из-за расставания с любимым человеком, даже если встреча так и не состоялась. Людей с негативными комментариями стоит избегать, равно как и травмирующих ситуаций. А еще статистики сообщают: общественное мнение, призывающее «перешагнуть и идти дальше», почти всегда оказывается противоположным частному. Если быть открытой и говорить о причинах своих эмоций, то чаще всего оказывается, что подобная история была у множества окружающих женщин, и они понимают, разделяют чувства и могут оказать поддержку.
- Во-вторых, надо знать, что реабилитация после потери — процесс длительный. Он не ограничивается парой недель, и хорошо, если близкие об этом тоже будут помнить. Острый период может длиться 3 месяца, но и после при виде беременных или собираясь в гости к молодым родителям, женщина, пережившая потерю, может чувствовать сопротивление, нежелание видеть живое напоминание о потере. Особенно часто это происходит в даты планировавшихся родов. Это нормально, и это пройдет. И не стоит требовать от себя стойкости «железной леди», такое поведение может сказаться в будущем на здоровье.
Медицинские манипуляции на ранних сроках не позволяют увидеть плод. Из-за этого нередко у женщин развивается ощущение «ненастоящего материнства», чувство, что они не вправе переживать так же сильно, как беременные, потерявшие ребёнка на позднем сроке. Это негативное ощущение, запрещающее самой себе переживать полноценно, мешает проживать необходимый период примирения с потерей.
Если есть возможность — специалисты советуют постараться не принимать поспешных решений о медицинской процедуре, следующей за диагностикой замирания плода. И дело даже не в надеждах на чудо: матери нужно время, чтобы смириться с потерей постепенно, попрощаться, «отпустить» ребёнка. Второй момент: если есть возможность провести ритуал прощания (в некоторых случаях — даже захоронения), это тоже важный терапевтический момент.
И еще раз: не стоит стыдиться слез и эмоций. Это важно. Переживания — показатель большой любви к нерожденному ребёнку, надежд, ожиданий, и утрата значительной части будущего должна быть прожита своевременно.
Ты — хорошая мама. Кто поможет пережить потерю?

Согласно той же статистике, есть прямая взаимосвязь: во-первых, у женщин, столкнувшихся с потерей ребёнка во время беременности, намного выше шансы на затяжную и тяжелую депрессию, при которой необходима помощь специалистов. Во-вторых, перинатальная смертность — одна из нередких причин разводов, по крайней мере, такую корреляцию приводят статистики. Неспособность пережить потерю вместе, «найти и покарать виноватого» приводит к разрушению семей.

К сожалению, в обществе бытует мнение, что, чем старше ребёнок, тем сильнее боль от утраты.
На самом деле родители становятся родителями, как только узнают о беременности, и с тех самых пор их ребёнок становится реальным. Он растет внутри мамы, родители планируют свою совместную жизнь с малышом, выбирают имя, гадают, на кого он будет похожим.
И вдруг все их мечты рушатся в один миг, когда они слышат приговор: сердце не бьется. Маленький человек умер, так и не родившись. Все вокруг начинают говорить: «Ничего, родишь еще», «Да это вовсе не ребёнок еще», «Считай пробным разом» — и вместо того, чтобы поддержать родителей, общество пытается их отвлечь, пристыдить, заставить двигаться дальше. А родителям, наоборот, нужна помощь, нужна поддержка, нужны слезы. Только так они смогут проститься с их нерожденным малышом и выстроить жизнь заново.
Кто и как может помочь в таком случае?

«Свет в руках», благотворительный фонд помощи родителям, столкнувшимся с перинатальной потерей, занимается организацией групп психологической поддержки, а также распространением информации о проблеме, ее последствиях и способах разрешения. Немаловажно понимать, что в ситуацию с перинатальной смертностью вовлечены не только родители, но и их родные, друзья, а также нередко работодатели. И всему окружению необходимо знать, как правильно себя вести, а в случае высокой эмоциональной вовлеченности — и как самим пережить утрату.
Фонд распространяет брошюры с информацией: «Прощание с ребёнком», «Главное для пап», «Для семьи и друзей: как вы можете помочь», «Поддержка для бабушек и дедушек», «Как поддержать ребёнка в семье погибшего малыша», «Новая беременность», «Возвращение на работу после смерти ребёнка» и т. д. Различные аспекты помощи и понимания помогают всем сопричастным людям переживать и проходить этот непростой этап вместе и без дополнительных травм.
Месяц помощи родителям, пережившим перинатальную потерю, помогает всем, причастным к проблеме, открыться, осознать и простить себя, родных, друзей, помочь тем, кто прошел через утрату. Важно не только говорить, но и говорить правильно. В том числе и с собой.

Флеш-моб #нужные_слова от Фонда «Свет в руках» помогает самим матерям, пережившим перинатальную потерю, находить нужное именно им утешение. Эти же фразы могут помочь и тем, кто не участвует в акции, но пытается пережить утрату.
Неразвивающаяся беременность — причины, симптомы, диагностика, лечение и профилактика

Неразвивающаяся беременность представляет собой патологию, характеризующуюся гибелью плода, аномалиями в инертности миометрия и сбоями во внутреннем балансе организма.
По-другому эта патология называется замершей беременностью. Данное аномальное развитие беременности является вариантом невынашивания. Выделяют два варианта замирания беременности:
- гибель плода или эмбриона (в зависимости от этапа гестации);
- анэмбриония.
Плод сначала развивается нормально в матке, а затем гибнет под воздействием некоторых факторов. Морфологические характеристики плода могут быть нормальными, но жизнедеятельность отсутствует. Выброса эмбриона и продуктов гестации из матки при этом не происходит. Зачастую такая ситуация не характеризуется стандартными признаками угрозы невынашивания.
При анэмбрионии внутри плодного яйца отсутствует эмбрион. Обычно это связывают с тем, что он не развился вообще, или его онтогенез прервался в самом начале. Если при УЗИ в плодном яйце не просматривается эмбрион, то это может быть вызвано анэмбрионией или ранним этапом гестации. Эмбрион может оставаться внутри матки по причине патологических изменений в тканях плодного яйца и аномального функционирования миометрия. Замирание беременности наблюдается примерно в 10% случаях гестации. Неразвивающаяся беременность на ранних сроках гестации встречается наиболее часто.
Причины неразвивающейся беременности
Причины неразвивающейся беременности весьма разнообразны. В основном они совпадают с факторами, ответственными за различные виды выкидышей. К сожалению, порой не представляется возможным прояснить, какой именно фактор вызвал замершую беременность. К механизмам, обуславливающим эту патологию, относят:
- отклонения в геноме эмбриона;
- неадекватную реакцию иммунитета матери на эмбрион;
- патологическую морфологию гениталий;
- аномальное функционирование эндометрия, влекущее сбои при гестации;
- отклонения в свертываемости крови;
- инфекции;
- гормональные нарушения;
- дополнительные факторы.
Следует различать причины неразвивающейся беременности и факторы, приводящие к пребыванию погибшего плода в матке. К последним можно отнести сильное закрепление развивающейся плаценты в результате глубокого проникновения хориона. Отчасти это может быть вызвано аномалиями эндометрия в районе прикрепления плодного яйца. Недостаточные сократительные характеристики миометрия тоже могут вызывать проблемы с выведением эмбриона. К этому могут приводить аномалии белкового обмена веществ и хронические патологические явления в матке.
Патологическая морфология гениталий
Аномалии матки могут быть приобретенными или же врожденными. Врожденные аномалии этого органа обычно приводят к невынашиванию на более поздних стадиях. Патологии в строении матки в ряде случаев сопутствуют аномалиям в мочевыводящей системе. Ненормальное развитие матки зачастую взаимосвязано со сбоями в прикреплении плодного яйца, функциональной патологией эндометрия, гормональными сбоями и другими проблемами при гестации.
Отклонения в геноме эмбриона
Отклонения в геноме эмбриона являются одной из основных причин невынашивания. Неразвивающаяся беременность на ранних этапах гестации обычно вызвана именно ими.
Ввиду этого в случае первой в анамнезе угрозы невынашивания в ранние сроки беременности более предпочтительным является выжидательный подход, а не сохраняющий. Организм зачастую избавляется от сбойного эмбриона посредством невынашивания на ранних стадиях. Наличие существенных генетических аномалий в геноме эмбриона делает нелогичными попытки его сохранения. К сбоям в геноме эмбриона могут приводить нарушения мейоза, отклонения в ходе оплодотворения, ненормальное дробление яйцеклетки и другие факторы.
Аномальное функционирование эндометрия, влекущее сбои при гестации
Аномальное функционирование эндометрия, влекущее сбои при гестации, может быть вызвано разнообразными причинами. К ним относятся отклонения в работе эндокринной и иммунной систем, а также воздействие различных инфекционных факторов. Большое значение в установлении причины невынашивания имеет гистологический анализ плаценты.
Хронический эндометрит является одним из наиболее частых проявлений патологии эндометрия, приводящим к замиранию беременности. Это заболевание вызвано совокупностью патологических явлений, включая нарушение трансформации тканей эндометрия. В ряде случаев наблюдается фиброз стромы и присутствие в ней плазматических клеток.
Отклонение в свертываемости крови
Тромбофилические отклонения вносят существенный вклад в риски невынашивания, включая неразвивающуюся беременность. Природа этой патологии может носить как аутоиммунный, так и аллоиммунный характер. При замершей беременности зачастую наблюдается такое аутоиммунное нарушение, как антифосфолипидный синдром. Он обладает не только аутоиммунными свойствами, но и тромбофилическими. Женщины с замершей беременностью характеризуются повышенным присутствием антифосфолипидных антител в организме. Механизм этого явления до конца не изучен и нуждается в дальнейшем уточнении.
При наличии полиморфизма некоторых генов гемостаза повышаются тромботические риски, которые могут привести к невынашиванию беременности. Полиморфизм этих генов также может приводить к ухудшению метаболизма фолатов в организме женщины. Это ведет к протеканию эмбриогенеза по патологическому сценарию и нарушениям в развитии плаценты. Следствием этого становятся различные проблемы в развитии плода, вплоть до замершей беременности.
Далеко не во всех случаях причины, вызывающие неразвивающуюся беременность, поддаются выявлению. Возможно, что к этиологическим факторам, приводящим к этой патологии, также относятся ненормальная деятельность NK-клеток и присутствие антител аллоиммунного характера.
Факторы риска
Согласно медицинским исследованиям невынашивание на ранних сроках наиболее часто обусловлено возрастом женщины и высоким количеством предшествовавших выкидышей. Репродуктивный потенциал женщин снижается под действием различных заболеваний хронического характера:
- поликистоза яичников;
- сахарного диабеат;
- патологических состояний соединительной ткани;
- заболеваний почек;
- гипотериоза;
- тяжелых форм артериальной гипертонии.
К факторам риска относятся и сбои в репродуктивном здоровье супруга. Не исключено также негативное влияние на протекание гестации различных мутагенов и тератогенных причин, однако степень их воздействия требует уточнения и проведения исследований. К этим факторам мутагенного и тератогенного свойства можно отнести:
- употребление кофеина в большом количестве;
- принятие наркотиков;
- употребление табачной продукции;
- принятие алкоголя.
Диагностика
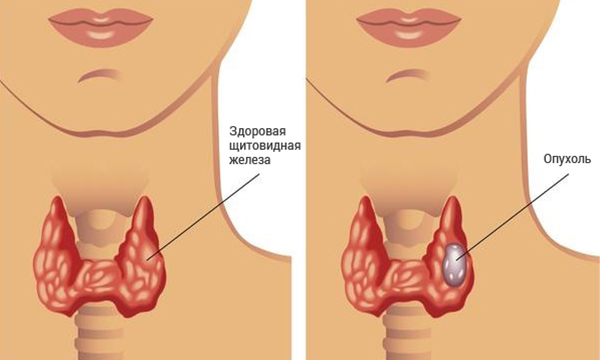
Неразвивающаяся беременность характеризуется совокупностью специфических признаков. На протяжении начальных 12 недель обычно отмечается прекращение рвоты и тошноты, а также повышенной секреции слюнных желез. В случаях, когда мертвый эмбрион находится внутри матки свыше 1 месяца, у некоторых женщин появляется общий упадок сил, повышение температуры и головокружение. Проводимые одновременно инструментальные виды обследования выявляют отсутствие моторики плода на больших сроках (на раннем сроке движения плода не отмечаются даже в норме). В пределах 1 недели после смерти плода пропадает болезненность молочных желез. Спустя 0,5–1,5 месяца после отмирания эмбриона возникают болевые ощущения и из половых путей вытекают кровянистые выделения.
Мероприятия для постановки диагноза
При смерти эмбриона до 20 недели размеры матки характеризуются уменьшенными параметрами по сравнению с нормой. При этом на ранних этапах гестации это происходит по причине рассасывания плодного яйца, а на более поздних сроках за счет поглощения околоплодных вод и мацерирования эмбриона.
Канал шейки раскрывается на 1–3 см и более в случае задержки мертвого эмбриона на 3–4 месяце вынашивания. Если эмбрион погиб в возрасте старше 14 недель и находится в матке более месяца, то из шейки матки начинает выделяться плотная слизистая жидкость, а внутри плодного пузыря присутствует темная жидкость. Изменение степени плотности маточных стенок не является качественным диагностическим симптомом замершей беременности.
Инструментальная диагностика неразвивающейся беременности
УЗИ является наиболее качественным и точным способом инструментальной диагностики неразвивающейся беременности. Использование этого метода способствует ранней и точной постановке диагноза. Начиная с 7 недели гестации, УЗИ позволяет выявить отсутствие эмбриона в полости плодного яйца, а также диагностировать исчезновение сердцебиения.
Несмотря на точность УЗИ при начальных сроках гестации и долгом присутствии мертвого эмбриона в матке, не всегда представляется возможным его обнаружить. Этот метод инструментального обследования показывает отставание размерных характеристик матки от нормы, а также аномалии морфологических характеристик плодного яйца. Для изографической дифференциации замершей беременности от различных патологий сердца плода (например, преходящей брадикардии) необходимо уделять проведению УЗИ как минимум несколько минут.
Само по себе отсутствие сердцебиения у эмбриона не является императивным признаком замершей беременности, так как оно отсутствует в норме на ранних сроках. УЗИ позволяет визуализировать локализацию плаценты, ее размерные характеристики, наличие отслойки и ряд внешних изменений в структуре.
В целях оперативного обнаружения неразвивающейся беременности на ранних сроках проводится трансвагинальное УЗИ. Такой подход информативен начиная с 2,5 недель гестации. Параллельно обследование позволяет исключить риски внематочной беременности. В ходе проведения УЗИ специалист уделяет внимания ряду признаков, служащих критерием этой патологии. К их числу относятся:
- патологические изменения в контурах и костях черепа;
- избыточный кифоз;
- искажение нормальной формы позвоночника;
- деформация клетки;
- размывание скелетных контуров.
Лабораторная диагностика
Различные виды иммуноферментного анализа позволяют выявить какие-либо отклонения в гормональном статусе женщины. Уровень ряда гормонов имеет важное диагностическое значение для выявления замирания беременности. Например, концентрация β-ХГЧ при этой патологии обычно снижается вплоть до 9 раз. Для белка АФП характерно достижение пиковых уровней спустя примерно 4 дня после смерти эмбриона. Концентрация плацентарного лактогена при замершей беременности может снижаться в 2,7 раза. Несмотря на то что прогестерон при этой патологии может оставаться на значительном уровне, концентрация эстрадиола уменьшается.
Опорожнение матки
Для опорожнения матки в период от зачатия до 6 недель используются медикаментозный метод, а до наступления 12 недели применяется вакуумная аспирация. При медикаментозном лечении неразвивающейся беременности применяется оральный прием лекарств или введение их во влагалище. В ходе такого лечения необходим постоянный мониторинг состояния женщины до выхода плода. При недостаточной эффективности медикаментозного подхода используется хирургический метод.
На данный момент в России основным подходом для устранения последствий замершей беременности является хирургический метод. Это приводит к снижению функциональных характеристик эндометрия в области прикрепления эмбриона. Ряд хирургических подходов к лечению неразвивающейся беременности влечет развитие хронического эндометрита, что нежелательно для репродуктивного здоровья женщины. Из всех методов хирургического устранения последствий замирания беременности вакуумная аспирация характеризуется наименьшими последствиями. Специфика этой процедуры позволяет проводить ее в условиях амбулаторного лечения.
Не ранее чем через две недели после вывода плодного яйца требуется проведение контрольного УЗИ. Альтернативой УЗИ может быть тест на уровень β-ХГЧ. Иногда для минимизации опасности инфекционных проблем, обусловленных наличием в матке некротизирующихся элементов, может быть принято решение об использовании антимикробных препаратов.
Дополнительное обследование после замирания беременности
После нескольких неразвивающихся беременностей и развития привычного невынашивания обычно проводят некоторые виды обследования, перечисленные ниже:
- генетический анализ материалов плодного яйца;
- анализ данных анамнеза;
- инструментальное обследование на предмет патологии анатомии женской репродуктивной системы;
- анализ гормонального фона;
- иммунограмма;
- анализ на инфекции;
- анализы, характеризующие общее состояние здоровья (общий анализ крови и мочи, биохимия крови);
- анализы на свертываемость крови;
- консультация супругов у генетика.
Лечение
Замершая беременность вне зависимости от своего генеза практически во всех случаях сопровождается хроническим эндометритом. По этой причине после выведения соответствующих тканей из матки требуется оперативное применение комплекса лечебных мероприятий:
- функциональное восстановление свойств эндометрия;
- подготовительное лечение для облегчения протекания последующей гестации.
Отмирание эмбриона внутри матки требует оперативного и длительного лечения эндометрита (не позднее трех месяцев после невынашивания). Задержка с применением лечения снижает действенность реабилитационных мер и понижает вероятность благополучного протекания последующей гестации. К сожалению, менее 7 % женщин России используют реабилитационное лечение после очищения матки по завершении неразвивающейся беременности.
Зачастую специалисты предостерегают от прописывания антибиотиков всем женщинам с этой патологией. Необходимость применения противомикробных препаратов желательно основывать на данных бактериологического посева из канала шейки. Употребление антибиотиков в малосимптомных случаях представляется необоснованным. Данные препараты при слабом асептическом процессе способны усугубить сниженный иммунный статус и проблемы в репродуктивной системе женщины.
В случае высокого риска острого эндометрита или усугубления хронической формы этого заболевания допустимо применение бактериальных средств. Гистологическое исследование способно подтвердить нормализацию состояния эндометрия при адекватном лечении. Среди прочего основанием для этого могут быть риски развития острых инфекций, диагностика абсцесса, наличие тошноты, рвоты и высокой температуры.
Восстановление эндометрия
При хронической форме эндометрита у женщин, переживших замершую беременность, требуется применение комплекса восстановительных мер. К ним относятся принятие разнообразных противовоспалительных средств, нормализация иммунных сбоев, улучшение метаболизма, иногда применяется физиотерапия. Главные задачи при восстановлении эндометрия:
- устранение результатов повреждающего воздействия неразвивающейся беременности;
- возвращение в норму функционального состояния тканей эндометрия;
- корректировка сбоев обмена веществ;
- нормализация гемодинамических характеристик.
Гормональное лечение
Гормональные средства комбинированного действия оказывают положительное влияние на состояние эндометрия у женщин, перенесших замершую беременность. К положительным изменениям относятся удлинение шейки матки, уменьшение кровопотерь при менструации и повышенную вязкость цервикальной слизи. Использование оральных контрацептивов комбинированного действия помогает женщинам после замирания беременности тем, что страхует от нежелательного зачатия на протяжении нескольких менструальных циклов и помогает более качественно подготовиться к новой гестации. Для минимизации рисков повторения неразвивающейся беременности специалисты обычно рекомендуют возобновление попытки зачать нового ребенка не ранее, чем через 3–6 месяцев. Этот период необходим для восстановления и оздоровления организма будущей матери.
Подготовка к зачатию
После перенесенной замершей беременности пристальное внимание необходимо уделять вопросу временного предохранения от зачатия. Контрацепция важна для восстановления организма женщины до нужного состояния, в котором она будет готова к новой гестации. Женщины, перенесшие замершую беременность, зачастую нуждаются в помощи квалифицированного психолога, а также психологической поддержке близких родственников.
При подготовке к новому зачатию женщинам, перенесшим замершую беременность, необходимо пройти через комплекс мероприятий для предотвращения повторного невынашивания. Необходимо обеспечение нужного уровня информированности женщины, ее психологической поддержки и мотивации перед выходом на новую гестацию. Многое зависит от врача, который должен правильно информировать и мотивировать будущую мать. Совокупность мер по подготовке к предстоящей гестации включает:
- анализ и оптимизацию состояния микрофлоры влагалища;
- устранение запоров и недостаточной перистальтики;
- развитие правильного пищевого поведения;
- избавление от вредных привычек при их наличии;
- принятие комплекса витаминов, имеющих особое значение для подготовки к гестации (например, фолиевой кислоты и витаминов группы B), а также значимых минералов (например, железа, йода).
Заключение
Предотвращение неразвивающейся беременности основывается на совокупности элементов, ключевым среди которых является адекватное восприятие будущими родителями своей ответственности перед планируемыми детьми. Благодаря психологической помощи со стороны специалистов и родственников, корректировке образа жизни, комплексу восстановительных мер и качественной диагностике женщина даже после перенесенной замершей беременности будет готова к новому зачатию и успешному вынашиванию. Важным элементом успеха при выходе на новую беременность является своевременная и адекватная контрацепция. Важно понимать, что у женщин после замирания беременности возникают неизбежные проблемы с эндометрием, и организму требуется время и лечение, чтобы подготовиться к следующей беременности.
Источник https://implant-ivf.com/ru/about-us/blog/pregnancy-has-stopped-causes-signs-delicate-problem/
Источник https://medaboutme.ru/articles/kogda_zamiraet_zhizn_nerazvivayushchayasya_beremennost/
Источник https://genomed.ru/nerazvivayushchayasya-beremennost-prichiny


