Как гормональный дисбаланс мешает забеременеть и что с этим делать?

Нет ничего более разочаровывающего, чем месяц за месяцем ждать двух заветных полосок на тесте. Борьба с бесплодием может стать серьезным испытанием, но во многих ситуациях решение может быть проще, чем кажется. Одна из вещей, способная влиять на вероятность беременности, – это гормональный дисбаланс. MedAboutMe рассказывает об основных гормонах, которые регулируют женскую фертильность, и как проверить их уровень даже в домашних условиях.

7 важных вопросов о детских подгузниках
Ключевые гормоны, влияющие на женскую фертильность
Хотя в нашем организме циркулирует множество различных гормонов, только некоторые из них вступают в игру, когда вы пытаетесь зачать ребёнка. Ключевые гормоны фертильности способны серьезно повлиять на способность забеременеть, при этом не особенно сказываться на самочувствии: не всегда гормональный дисбаланс влияет на здоровье, пока встанет вопрос о зачатии. Что это за гормоны?
ФСГ, пожалуй, самый важный гормон в этом вопросе, этот фолликулостимулирующий гормон нужен для регулярности месячного цикла и созревания здоровых яйцеклеток.
- ЛГ или лютеинизирующий гормон может показаться знакомым многим: именно этот гормон показывает результат в тест-полосках на определение овуляции. ЛГ – это гормон, который сообщает телу, что нужно выпустить яйцеклетку, созревшую и готовую к оплодотворению.
- АМГ, также называемый антимюллеровым гормоном, отвечает за поддержку незрелых фолликулов в здоровом состоянии. Если вы проходили анализ крови на гормоны, который измеряет яичниковый резерв или количество оставшихся яйцеклеток, он определяет как раз уровень AMГ.
- Прогестерон играет основную роль как в подготовке организма к беременности, так и в поддержке вынашивания ребёнка. Достаточно часто, если у женщины случаются повторные выкидыши, причиной является резкое падение уровня прогестерона.
- Пролактин. Если вы думаете, что этот гормон отвечает за производство грудного молока, вы правы! Но это также ключевой фактор в обеспечении регулярности цикла, что очень важно при попытке зачать ребёнка. Как недостаток, так и избыток пролактина мешает наступлению беременности.
- T3 и T4: два гормона, которые в общем-то не имеют отношения к репродуктивной системе. Но это только на первый взгляд! Многие женщины не осознают этого, но эти гормоны щитовидной железы имеют значительное влияние на способность к зачатию. На самом деле щитовидная железа, репродуктивная система и надпочечники неразрывно связаны. Если возникает проблема с работой щитовидной железой или надпочечниками, зачатие может не наступать.
Хорошая новость заключается в том, что анализ на гормональный дисбаланс при дисфункции щитовидной железы или надпочечников помогает диагностировать отклонения, которые часто довольно легко поддаются терапии. И когда щитовидная железа возвращается к продукции гормонов в нормальном диапазоне, наступает долгожданная беременность.
Не все остальные изменения гормонов также сравнительно легко корректируются, как работа щитовидной железы. Но это не повод опускать руки.
Причины гормонального дисбаланса

Во-первых, надо знать, что если выработка гормонов не в норме, это чаще всего – не вина самой женщины. Существует довольно мало контролируемых нами факторов, которые плохо (или хорошо) влияют на гормональный баланс. Однако они есть, и порой врач вместо таблеток может прописать физическую активность и изменение рациона (а по некоторым исследованиям при части диагнозов – о них мы расскажем дальше – отлично помогает йога!).
- Одним из факторов образа жизни, который важен для выработки гормонов, является переедание и следующее за ним ожирение. У спортсменок и приверженцев аскетической диеты также могут возникать проблемы, поскольку недостаточное количестве жировой ткани в теле изменяет регулярность овуляции и менструаций: организм старается сберечь ресурсы, ему не до размножения. Кстати, по данным ученых, вреднее всего для планирующих беременность кето-диета!
- Заболевания, поражающие щитовидную железу и надпочечники, тоже влияют на репродукцию. На самом деле щитовидная железа настолько необходима для вынашивания, что ее заболевания считают одной из самых распространенных причин гормонального дисбаланса у женщин.
- Другой частый диагноз – СПКЯ, или синдром поликистозных яичников. По данным медицинской статистики, от него страдают от 6% до 12% женщин репродуктивного возраста. Для СПКЯ характерны нерегулярность циклов, избыточное оволосение по мужскому типу и бесплодие. Однако эти симптомы проявляются не всегда: читайте о синдроме поликистозных яичников подробнее.
Другие причины гормонального дисбаланса включают:
- Возраст;
- Прием некоторых медикаментов (а также витаминов, БАДов и особенно «травяных сборов от женского бесплодия»!);
- Пищевые аллергии;
- Воздействие определенных химикатов и токсинов из окружающей среды, бытовой химии и т. д.;
- Частые стрессы: они влияют на работу надпочечников, а как мы помним, их функция способна вызывать изменения в продукции половых гормонов. Не зря из-за стрессовой ситуации может быть задержка месячных – это откладывается овуляция.
Симптомы гормонального дисбаланса
Если вы который месяц безуспешно пытаетесь зачать ребёнка на фоне общего здоровья, своего и партнера, пора задуматься о проверке уровня гормонов. Особенно это важно, если есть симптомы гормонального дисбаланса:
- Наличие предменструального синдрома: он, что бы ни думали окружающие, проявляется не только раздражением. Читайте о спектре симптомов ПМС: среди них есть даже аллергии и конъюнктивит;
- Нерегулярные менструальные циклы, частые задержки месячных, а также стабильный, но короткий (менее 24 дней) цикл;
- Бесплодие – неспособность зачать в течение 12 месяцев при регулярных попытках;
- Ранняя менопауза, в том числе и в семейном анамнезе – даже если в вашем случае пока явных симптомов нет;
- Очень обильные менструации или, наоборот, крайне скудные;
- Избыточная тяга к шоколаду или молочным продуктам – удивительно, но факт: наши вкусовые предпочтения могут указывать на проблемы в организме;
- Угри, прыщи;
- Приливы, избыточная ночная потливость, необъяснимое чувство усталости.
Когда нужно проверяться на уровень гормонов?
Время, которое проходит до наступления зачатия, не едино для всех. Бывает, что совершенно здоровая пара проводит 2-3 года в попытках, при этом врачи могут только развести руками: явных причин выявить не удается. Каждая женщина индивидуальна, поэтому бывает сложно определить, когда пора действовать.
Однако есть определенные нормы, которые подскажут, когда пора действовать. Врачи считают, что 12 месяцев попыток (или шесть, если вы старше 35 лет) достаточно, чтобы пройти обследование. Кроме того, поводом для консультации у врача должны быть также симптомы СПКЯ и заболевания щитовидной железы.
Кроме того, имеет смысл сделать анализ на гормоны, если вы планируете заморозить яйцеклетки. Уровень АМГ подскажет, какое количество ооцитов можно будет получить при стимуляции яичников.
Типы анализов на гормоны

Существует два основных метода: вы можете попросить врача назначить анализы и сдать кровь в лаборатории (или сдать их самостоятельно – что менее информативно, так как есть определенные условия для правильных результатов, кроме того, их потом опять-таки должен оценить врач), или можно попробовать наборы для тестирования на гормоны в домашних условиях. Хотя не все они доступны в России, но часть тест-полосок подскажет, на что обратить внимание.
У каждого метода есть свои преимущества и недостатки. Что можно сделать самостоятельно еще до визита в клинику?
- Тест на беременность: обычная тест-полоска поможет проверить не только наличие беременности. Хорионический гонадотропин в норме должен в организме практически отсутствовать, то есть не определяться никаким тестом на беременность. Если зачатие не состоялось, а вторая полоска появилась, то вариантов немного: или это повышенный уровень ХГЧ из-за патологических процессов в организме (весьма опасных, срочно к врачу!), или остаточные явления после биохимической беременности. Что тоже надо отслеживать: у раннего прерывания гестации есть как естественные причины, так и проблемные.
- Тест на овуляцию: опять-таки домашние полоски помогут не только определить подходящий день для зачатия. Пропуск овуляции может случиться в любом возрасте, но 2-3 ановуляторных цикла подряд означают или наличие гормонального дисбаланса, или же ранний менопаузальный переход. В любом случае оттягивать обследование не стоит.
- Тест на менопаузу: а вот он уже точнее покажет признаки истощения яичников. Не стоит думать, что это только для возрастных пациенток: по данным статистики, ранняя менопауза (до 35 лет) сегодня встречается все чаще.
Что делать при выявлении гормонального дисбаланса?
В первую очередь – слушать специалиста. Скорее всего, основным врачом станет гинеколог-эндокринолог, но может потребоваться и общий эндокринолог, и аллерголог, а порой даже нейрохирург – в некоторых случаях повышенный уровень пролактина указывает на пролактиному, доброкачественную опухоль головного мозга.
Медикаментозное и иное лечение назначают врачи. Что может сделать сама женщина?
Гормональное бесплодие – помогут только гормоны?
Женское бесплодие – это неспособность женщины к зачатию в репродуктивном возрасте, при этом до 15% причин связаны с редкими или вовсе отсутствующими овуляциями. О бесплодии говорят в том случае, если в течение 1 года регулярной половой жизни беременность не наступает. Это правило справедливо для женщин моложе 35 лет. Если партнерша старше 35 лет, то на самостоятельные попытки зачатия отводится не более полугода. Затем надо искать причины и действовать, т.к. с каждым годом овариальный резерв (количество фолликулов в яичниках) неуклонно снижается. Обследоваться начинает как женщина, так и мужчина.

Признаки гормонального бесплодия у женщин
Отсутствие овуляции не всегда имеет какие-то специфические проявления. У одних женщин эта форма гормонального бесплодия приводит к задержкам менструации или их длительному отсутствию, а у других – никак не отражается на менструальном цикле, то есть клинические симптомы отсутствуют.
Поставить правильный диагноз помогает ультразвуковая фолликулометрия, когда во второй фазе не определяется желтое тело, и гормональные тесты (низкий уровень прогестерона на 19-21-й день цикла). Это типичные признаки гормональных сбоев.
Помимо этого заподозрить эндокринную проблему бесплодия стоит в следующих случаях:
- избыточная масса тела и ожирение или, наоборот, дефицит веса;
- нерегулярный менструальный цикл;
- рост волос в нетипичных местах;
- чрезмерное выпадение волос, их ломкость и сухость кожи (могут быть признаками гипотиреоза);
- ранее (до 45 лет) прекращение менструаций у матери, бабушки или старшей сестры (может указывать на генетически предопределенный низкий овариальный резерв у женщин близкой степени родства).
Однако лечение проводится только после установки диагноза гормонального бесплодия и выявления конкретной причины, вызвавшей сбой в женском организме.
Причины гормонального бесплодия
Механизм овуляции у женщины достаточно сложный и состоит из нескольких фаз:
-
Процесс выбора доминантного фолликула. Так, в начале менструального цикла в яичниках начинают активно развиваться около 10-20 примордиальных фолликулов. Вскоре основная их часть подвергнется обратному развитию, и только 1 (реже 2-3) продолжат развиваться дальше. Именно этот фолликул (ы) и называется доминантным.
Если менструальный цикл у женщины является ановуляторным, то имеются сбои на любом из этих этапов – либо нарушен процесс выбора доминантного фолликула, либо страдает процесс роста и развития, либо нарушено отделение яйценосного бугорка и т.д.. В результате в яичнике сохраняется множество маленьких фолликулов, которые выделяют мужские половые гормоны и при этом практически не синтезирует женские, в первую очередь эстрадиол. Зачастую эти патологические изменения происходят на клеточном уровне и связаны с разбалансировкой систем регуляции. На этапе обследования важно выяснить, какой механизм страдает, и какова наиболее вероятная причина, чтобы проводить целенаправленное лечение гормонального бесплодия.
Предрасполагают к сбою овуляции следующие факторы:
- недостаточная масса тела;
- психо-эмоциональные стрессы и потрясения;
- чрезмерные физические нагрузки;
- малая продолжительность ночного сна (менее 8 часов);
- воспалительные заболевания;
- травматические повреждения головного мозга;
- инфекции, которые могут поражать высшие центры регуляции менструального цикла;
- повышенный уровень пролактина функционального или органического происхождения;
- заболевания надпочечников и щитовидной железы;
- синдром поликистоза яичников;
- искусственные прерывания беременности;
- послеродовые осложнения, в первую очередь обильные кровотечения;
- истощение фолликулярного аппарата, которое развивается с возрастом;
- хронические заболевания внутренних органов;
- эндометриоз с нарушением процесса овуляции;
- прием нестероидных противовоспалительных препаратов в повышенных дозах.
У некоторых женщин может быть сочетание нескольких причин. Такие формы гормонального бесплодия требуют более сложного лечения.
Лечение гормонального бесплодия у женщин
Цель терапии гормонального (ановуляторного) бесплодия состоит в том, чтобы индуцировать рост фолликула и подобрать оптимальные сроки для зачатия. Целенаправленно действующий препарат подбирает гинеколог на основании установленного диагноза, уровня эстрогенов в крови и причины выявленных расстройств.

Гормональная терапия при бесплодии
Стимуляционная терапия может приводить к росту большого числа фолликулов и тем самым повышать вероятность многоплодной беременности, особенно в первые 1-2 цикла ее приема. Иногда, даже несмотря на правильное применение схем стимуляции овуляции с использованием самых современных препаратов, так и не удается добиться желаемого результата. Это еще раз доказывает, что механизм овуляции достаточно сложный и многогранный, и зачастую нарушения развиваются на уровне клетки или ее рецепторного аппарата, что практически невозможно выявить объективными методами диагностики, даже самыми передовыми. В результате для женщины остается единственный шанс лечения гормонального бесплодия – программа ЭКО. Но и здесь бывают неудачи, скорее всего, связанные с отсутствием коррекции исходного состояния фолликулов и продолжающимся действием невыявленных функциональных причин.
Тонкие клеточные и молекулярные механизмы регуляции менструального цикла могут легко выйти из строя под влиянием стресса, вредных привычек, несбалансированного питания, плохой экологической обстановки, малоподвижного образа жизни, недосыпания и еще ряда причинных факторов, которые практически постоянно присутствуют в жизни современной женщины. Да, и возраст вносит свои коррективы, снижая с каждым годом шансы на успешное зачатие.
Методы аллопатической медицины широко применяются в лечении эндокринного бесплодия у женщин. С помощью фармакологических препаратов гинекологи «пытаются» заставить яйцеклетку созреть, выйти из фолликула и оплодотвориться. Но не всегда эти процессы могут быть осуществлены так, как задумано. Даже при комплексной поэтапной терапии и правильно поставленном диагнозе эффективность стимуляции овуляции составляет 60-70%. Все это в очередной раз подчеркивает, что до сих пор неизвестны детали всех этапов успешного фолликуло- и овогенеза.
Препараты при гормональном бесплодии
Многие нарушения начинают развиваться на уровне молекул и клеточного взаимодействия. Поэтому парадигма лечения гормонального бесплодия может быть дополнена нутрицевтической медициной, в рамках которой отдельно выделяется система биорегуляции. Это научное направление, которое изучает молекулярные и клеточные механизмы, позволяющие восстанавливать физиологические функции организма с помощью введения комплексов органоспецифичных белков (при гормональном бесплодии они должны действовать на уровне яичников).
Наш организм на 20% состоит из белков, многие из которых специфичны для определенных органов и отвечают за определенные функции. Оказывается, белки-биорегуляторы делают наш организм единой системой. Когда развивается белковый дефицит, происходит разбалансировка в работе всех систем организма (где-то более явная, где-то менее явная), и репродуктивная – не исключение. Со временем этом может стать причиной гормонального бесплодия.
Еще больший толчок к изучению механизмов биорегуляции дало открытие Нобелевского призера Гюнтера Блобела. Ученый в 1999 году сделал сенсационное научно-обоснованное заявление о том, что белки имеют собственные сигналы, управляющие транспортом и собственной локализацией в клетке. Этот транспортный код зашифрован непосредственно в белковой молекуле. Когда нарушается процесс саморегуляции, клетки становятся особенно уязвимыми перед воздействием неблагоприятных факторов, которые с легкостью их повреждают. В сочетании с расстроенными процессами самовосстановления это создает фон для развития сначала функциональных расстройств, а затем органических. Поэтому чтобы защитить органы от повреждения естественным образом, важно восстановить систему собственной биорегуляции и тем самым убрать невидимую невооруженным глазом причину гормонального бесплодия.
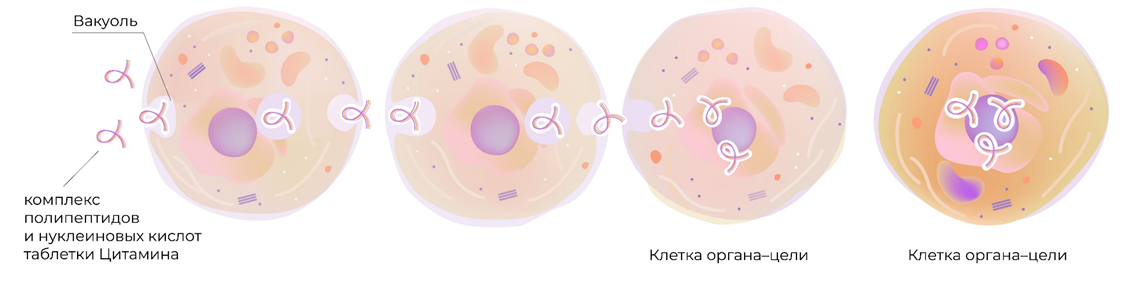
Все развитые страны мира занимаются разработкой биорегуляторных пептидов (цитаминов), которые представляют собой оптимальное белковое «меню» для определенных органов. Российские ученые разработали уникальное средство для поддержания сбалансированной работы яичников на должном уровне. Это Овариамин, который содержит пептиды, нуклеиновые кислоты, витамины и минералы. Такая терапия помогает в устранении причин гормональных расстройств.
Овариамин проявляет «адресность» воздействия, действуя точно в цель. Благодаря процессам трансцитоза, таблетки, принятые внутрь, достигают яичников в неизменном виде. Трансцитоз состоит из 2 этапов. При эндоцитозе клеточная мембрана углубляется внутрь клетки с образованием пузырька, в котором и содержится комплекс биорегуляторных пептидов. Не изменяя своей химической формулы и пространственной ориентации, вещество достигает противоположного полюса клетки. Пузырек сливается с мембраной и комплекс полезных соединений поступает во внеклеточное пространство, то есть реализуется процесс экзоцитоза. Так один механизм поэтапно сменяет другой, пока поступившие биорегуляторы в составе Овариамина не достигнут цели – яичников.

Средство рекомендуется в рамках комплексной терапии гормонального бесплодия у женщин для повышения шансов успешного зачатия, как в программах ЭКО, так и в естественном цикле.
- натуральный состав, представленный комплексами природного происхождения, содержащими пептиды, нуклеиновые кислоты, микроэлементы и витамины;
- высокая безопасность – отсутствие вреда для организма подтверждено серией исследований и выданы соответствующие свидетельства о регистрации;
- результативность – эффективность в восстановлении работы яичников подтверждена Решением Экспертов Института Питания РАМН.
Овариамин помогает защитить яичники от повреждения и позволяет улучшить процессы выбора, роста и созревания фолликулов, создавая оптимальные условия для овуляции. Рекомендуется применять как на этапе подготовки к ЭКО, так и для повышения шансов естественного зачатия. Применяется в составе комплексного лечения гормонального бесплодия.
— Вернуться в оглавление раздела «Гинекология»
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Исследование уровня гормонов при планировании беременности

Одним из направлений диагностики, от результатов которого зависит не только успешное зачатие, но и течение беременности, а также здоровье будущего ребёнка, является анализ на уровень гормонов при планировании беременности.
Причины, по которым изучают гормоны при планировании беременности
Для пациентов исследование уровня гормонов кажется весьма трудоемкой процедурой, которая требует специальной подготовки и определённых ограничений привычного режима. Изменение уровня гормонов как в мужском, так и в женском организме всегда приводят к проблемам с зачатием и вынашиванием беременности, а в некоторых случаях к врождённым аномалиям развития плода или заболеваниям.
Гормоны – это биохимические вещества, которые обеспечивают нормальное функционирование всех органов и систем. При планировании беременности имеют значение те гормоны, которые обеспечивают бесперебойную работу репродуктивных органов. Они отражаются на фертильности, или детородной функции. Для того чтобы произошло успешное зачатие, имеет значение не только уровень гормонов, но и их соотношение.
Отклонение от нормальной концентрации гормонов чревато такими проблемами:
- нарушением роста, физиологического и психологического развития;
- изменениями обмена веществ в организме;
- нарушением функции репродуктивных органов.
Какие причины вызывают потребность в исследовании уровня гормонов? Его определяют в таких ситуациях:
- при нарушении менструального цикла;
- в случае эректильной дисфункции и снижении либидо;
- при мужском или женском бесплодии;
- если имеется невынашивание беременности;
- когда у женщины подозревают наличие гинекологических заболеваний (СПКЯ, дермальная или фолликулярная киста яичников, миома матки, эндометриоз);
- заболевания с нарушением функции щитовидной железы;
- патология почек;
- гирсунтизм;
- избыточная масса тела и ожирение;
- фиброзно-кистозная мастопатия;
- злокачественные и доброкачественные новообразования;
- инфантилизм и задержка роста;
- иные нарушения функции органов эндокринной системы.
Все они могут быть причиной бесплодия или невынашивания беременности. Когда задают вопрос, какие гормоны сдают при планировании беременности, можно ответить: в зависимости от имеющихся нарушений работы эндокринных органов. Никогда не исследуют весь спектр гормонов. Врач определяет потребность в определении концентрации некоторых из нижеперечисленных гормонов:
- гонадотропные гормоны: фолликулостимулирующий и лютеинизирующий гормоны и пролактин;
- половые гормоны — тестостерон, прогестерон, эстриол и эстадиол;
- тиреоидные гормоны: Т3 и Т4,а также антитела к тиреоглобулину и тиреопероксидазе;
- гормоны гипофиза – адренокортикотроный, тиреотропный и соматотропный гормон;
- гормоны надпочечников – кортизол и альдостерон.
Подготовка к исследованию уровня гормонов при планировании беременности
Для исследования в качестве биологического материала используется венозная кровь, забор которой производят, как правило, из локтевой вены. Лучше сдавать кровь в утренние часы, натощак. Накануне исследования следует придерживаться определённых правил:
- со времени ужина до забора крови должно пройти не менее восьми часов;
- в течение предыдущих суток пациентам не рекомендуют употреблять спиртные напитки, кофе и резкие специи, курить сигареты, совершать половые акты, подвергаться физическим и эмоциональным нагрузкам;
- по согласованию с лечащим врачом необходимо на время прекратить приём лекарственных препаратов, особенно оральных контрацептивов, а если это по каким-то причинам невозможно сделать, то оповестить о данной ситуации.
Поскольку концентрация половых гормонов в организме женщины определяется фазой цикла, то для максимальной достоверности результатов исследования следует сдавать кровь на анализы в определённые дни:
- гонадотропные гормоны ФСГ, ЛГ, пролактин — с третьего по пятый день цикла;
- тестостерон (у женщин) — с восьмого по десятый день цикла;
- прогестерон и эстрадиол сдают на двадцать первый или двадцать второй день цикла, а в идеале — через семь дней после предполагаемой овуляции.
Мужчины могут сдавать кровь для исследования уровня гормонов в любой день месяца.
Какие гормоны сдают при планировании беременности женщины
Важным критерием, который учитывают при планировании беременности, является уровень гормонов в крови женщины. Он регулируется и у мужчин, и у женщин гипофизо-гипоталамической системой, которая влияет на сперматогенез у мужчин и овогенез у женщин. Если нарушено хоть одно звено процесса, то шансы забеременеть становятся меньше. У мужчины нарушается процесс сперматогенеза и морфология сперматозоидов, а также развивается эректильная дисфункция и снижается либидо. У женщин нарушается менструальный цикл, наступает ановуляция, появляются признаки эстрогенной недостаточности: угревая сыпь, огрубение голоса, оволосение в непривычных местах.
Многие гормоны определяют при планировании беременности. Какие же конкретно? Лютеинизирующий гормон (ЛГ) вырабатывается гипофизом. Он способствует созреванию яйцеклетке в фолликуле, вызывает полноценную овуляцию, а также качественную секрецию эстрогенов и способствует образованию здорового жёлтого тела, стимулирует образование прогестерона в женском организме. У мужчин ЛГ повышает уровень проницаемости семенных канальцев для тестостерона и своевременному созреванию сперматозоидов. Важно знать не только референтные значения ЛГ, соотношение ЛГ и ФСГ (фолликулостимулирующего гормона). Нормой считается:
- перед менструальным циклом соотношение ЛГ и ФСГ должно быть равно единице;
- через год после того, как началась первая менструация, оно должно находиться в пределах 1–1,5;
- через два года после этого и вплоть до менопаузы соотношение равно 1,5–2.
Мужчина может сдать этот анализ в любой день, а женщина – с третьего по восьмой или с девятого по двадцать первый день менструации.
Фолликулостимулирующий гормон (ФСГ) вызывает на рост фолликулов в яичниках и образование эстрогена, способствует росту эндометрия. Он провоцирует овуляцию. У мужчин же ФСГ увеличивает концентрацию тестостерона в крови.
Норма уровня ФСГ у женщин в зависимости от фазы менструации такова:
- в фолликулярной фазе от 2,8 до 11,3 мЕд/л;
- в овуляторной фазе от 5,8 до 21 мЕд/л;
- в лютеиновой же фазе в пределах 1,2–9 мЕд/л.
У мужчин норма фолликулостимулирующего гормона находится в диапазоне от 1,37 мЕд/л до 13,58 мЕд/л.
Когда врач будет решать, какие нужны мужчине и женщине анализы при планировании беременности, он направит на определение уровня пролактина в крови. У женщин пролактин определяет овуляцию, а у мужчин регулирует сперматогенез.
Референтные значения пролактина в крови таковы:
- в фолликулярной фазе от 4,5 до 33 нг/мл;
- в овуляторном периоде – от 63 до 49 нг/мл;
- в лютеиновом – от 4,9до 40 нг/мл.
У мужчин в норме уровень пролактина находится в диапазоне от 27 нг/мл до 17 нг/мл.
Эстрадиол необходим для развития эндометрия и подготовки её к беременности. Он также активно участвует в развитии яйцеклетки и осуществляет регуляцию менструальной функции. Его норма у женщин находится в пределах:
- в фолликулярной фазе от 18,9 до 246,7 пг/мл;
- в овуляторной фазе от 22,4 до 256 пг/мл;
- в лютеиновой фазе от 35,5 до 570,8 пг/мл.
Если его уровень определяют у мужчин, то нормальным значением считается предел от 11,6 пг/мл до 41,2 пг/мл.
Когда врач во время первого посещения семейной парой репродуктивного центра будет объяснять, какие гормоны при планировании беременности следует исследовать, на первом месте будет прогестерон. Именно от него зависит процесс оплодотворения и дальнейшее развитие беременности. Прогестерон готовит эндометрий для имплантации эмбриона, а также создаёт благоприятные условия для успешного вынашивания плода. Его синтез происходит как в яичниках, так и надпочечниках, поэтому прогестерон считают и мужским, и женским гормоном. В результате при планировании беременности уровень прогестерона должен быть в таких пределах:
- в фолликулярной фазе от 0,3 до 1,0 нмоль/л;
- в лютеиновой фазе от 3,8 до 50,6 нмоль/л.
У мужчины же его значение должно быть равно 0,318 нмоль/л.
Тестостерон не только отвечает за созревание полноценных сперматозоидов, но и поддерживает у мужчин эрекцию. У женщин он влияет на развитие в яичниках фолликулов. Норма тестостерона у женщин находится в пределах от 0,45 до 3,75 нмоль/л, а у мужчин – от 5,76 нмоль/л до 28,14 нмоль/л.
ДЭА-сульфат также относится к гормонам, определение уровня которого также необходимо при планировании беременности. У женщин его норма равна 80–560 мкг/дл, а у мужчин – от 35 мкг/дл до 430мкг/дл. ДГА-S продуцируется также в коре надпочечников. Он необходим мужчинам для развития вторичных половых признаков. Норма ДЭА-сульфата у женщин от 2,5 до11,6 мкмоль/сутки, а у мужчин – от 7,9 мкмоль/сутки до 20,9 мкмоль/сутки. К анализам на содержание гормонов в крови, которые надо сдать перед планированием беременности, также относится определение уровня тироксина общего и свободного (ТТГ), кортизола и 17-кетостероидов.
Какие гормоны сдают при планировании беременности мужчины
Для того чтобы определить фертильность мужчины, необходимо исследовать не только уровень гормонов, но и анализировать их соотношение. К сожалению, довольно часто оценивают гормональный статус мужчины при планировании беременности только по уровню тестостерона и гипофизарных гормонов.
При этом чаще всего оценивают, попали ли полученные результаты в пределы референтных значений. В организме человека не существует ни чисто женских, ни мужских гормонов. Все они присутствуют в организме человека любого пола. Способность к оплодотворению мужчины зависит не столько от их концентрации, сколько от соотношения между собой.
Для того чтобы понять, какие анализы уровня гормонов у мужчины необходимы, надо уяснить этапы и соподчинение продукции этих биохимических соединений. В подкорковых структурах головного мозга продуцируются специфические пептиды, которые оказывают регуляторное воздействие на «главные» эндокринные железы. Ими являются гипофиз и эпифиз. Они расположены в черепной коробке, в непосредственном контакте с веществом головного мозга. Эти две железы влияют на клетки яичка как напрямую, так и опосредовано, через другие железы (щитовидку, надпочечники и поджелудочную железу). В железистых клетках яичка в ответ синтезируются мужские половые гормоны (активные формы тестостерона). По принципу обратной связи они регулируют работу гипофиза и эпифиза. Также в яичках происходит выработка пептидов, которые регулируют работу главных желез.
Гипофиз производит лютеинизирующий гормон, который определяет работу яичка. Иногда у мальчиков продуцируется недостаточное количество этого гормона, в результате чего яички к периоду полового созревания не достигают нужного объёма. При планировании беременности определение уровня лютеинизирующего гормона является обязательным исследованием. При проблемах со сперматогенезом мужчине вводят именно его.
Второй гормон, уровень которого определяют у мужчины, когда производится планирование беременности – это фолликулостимулирующий гормон (ФСГ). Его экспрессия происходит в гипоталамусе. Клинически неблагоприятным признаком является увеличение концентрации ФСГ. Если у мужчины имеется повышенный уровень фолликулостимулирующего гормона и маленький объём яичек, то это показание к тому, чтобы пройти обследование у генетика и выполнить следующий анализ– кариотипирование.
Третьим гормоном, уровень которого важен мужчине при планировании беременности – пролактин. Если выявится изменение его концентрации, то далее следует исследовать количество микроглобулинов в крови. Четвёртым гормоном, от концентрации которого зависит сперматогенез, является тестостерон. Но, поскольку это прогормон, а активная его форма – дегидротестостерол, то определение в крови уровня общего тестостерона не имеет клинического смысла.
Следующим гормоном, который необходимо определять у мужчин во время планирования беременности, является эстрадиол. Он тормозит сперматогенез на стадиях созревания спермиев, а на зрелые сперматозоиды не действует. Повышение уровня эстрадиола – это клинически неблагоприятный признак.
Ингибин В представляет особый интерес, когда планируется беременность, поскольку у мужчин его концентрация в крови напрямую коррелирует с объёмом яичек, активностью сперматогенеза, количеством и качеством сперматозоидов. Нельзя не уделить внимание гормону андростендиону. У мужчин и женщин он продуцируется в коре надпочечников, а значит, является кортикостероидом. Его уровень снижается при гипогонадизме. Если у мужчины, который планирует стать отцом, имеются проблемы с качеством и количеством спермы, то у него в перечень анализов, которые необходимо сдать при планировании беременности, относятся исследование уровня тиреоидных гормонов, инсулин и регуляторных факторов иммунной системы.
При планировании беременности нет необходимости исследовать уровень всех гормонов. Какие анализы нужно сдать конкретному пациенту, решает врач.
Источник https://medaboutme.ru/articles/kak_gormonalnyy_disbalans_meshaet_zaberemenet_i_chto_s_etim_delat/
Источник https://meduniver.com/Medical/Ginecologia/gormonalnoe_besplodie_genchin.html
Источник https://www.centereko.ru/ecopedia/useful/7741-issledovanie-urovnya-gormonov-pri-planirovanii-beremennosti


