Зуд в интимной зоне: причины и симптомы

Зуд в интимной области знаком практически каждой женщине. Помимо кандидоза, он является симптомом внушительного количество заболеваний, распознать которые можно только с помощью анализов и обследований.
Причины зуда половых органов
Слизистая вульвы имеет большое количество нервных окончаний. Они находятся неглубоко в паховой области и очень чувствительны к различным внутренним и внешним раздражителям.
Симптом зуда в интимной зоне дает о себе знать при многих заболеваниях (репродуктивной, гормональной, сердечно-сосудистой, желудочно-кишечной природы). С зудящим ощущением в области половых органов сталкивается более 85% женщин разных возрастов.
Наиболее часто зуд в интимной зоне является следствием:
Практически для всех инфекционных заболеваний, передающихся половым путем, в первые дни инкубационного периода характерно появление зуда или жжения промежности, покраснение кожи, изменение характера выделений, появление тянущей боли внизу живота, увеличение лимфатических узлов.
Сегодня насчитывается более 30 заболеваний, передающихся половым путем. При этом зуд в области промежности чаще всего наблюдается у зараженных хламидиозом, трихомониазом, сифилисом, гонореей, микоплазмозом, уреаплазмозом.
Стоит отметить, что ЗППП заражаются не только сексуально активные подростки 16-18 лет. Нередко врачи ставят диагнозы и более возрастной группе — людям 40-50 лет.
Помните, что ЗППП можно заразиться множеством способов: через сексуальный контакт любого вида (оральный, анальный, генитальный), при поцелуе (через слюну), через кровь (в том числе, через плохо обработанные медицинские инструменты), предметы быта (нижнее белье, полотенце, мочалка).
Кандидоз (научное название молочницы) тоже относится к заболеваниям, передающимся половым путем. Однако о нем следует поговорить отдельно.
Молочница появляется, когда в организме женщины активность грибковых микроорганизмов Candida становится чрезмерной. Сильный зуд сопровождается обильными, густыми, “творожистыми” выделениями, умеренным и сильным жжением. Неприятные симптомы усиливаются за несколько дней до начала месячных. Дело в том, что эти грибы всегда живут в нашем организме и находятся в “спящем” режиме. Когда иммунитет человека ослабевает и происходит заражение инфекционными заболеваниями, то микрофлора нарушается и грибок активизируется. Он имеет склонность очень быстро размножаться, образовывать колонии и затем отравляет организм человека продуктами своей жизнедеятельности.
У Candida есть любимая “пища” — сахар и глютен. После того, как человек полакомился десертами, он в тот же момент замечает, что зуд усилился в несколько раз и стал нестерпимым. Поэтому при лечении кандидоза отказ от мучного и сладкого является залогом успеха выздоровления.
Выделения в середине цикла становятся более водянистыми и обильными. Из-за повышенной влажности паховые складки и половые губы начинают чесаться и зудеть с повышенной интенсивностью.

Зуд гениталий возникает на попадание в организм веществ-аллергенов. Например, таких:
ဝ Средства контрацепции — презервативы, лубриканты.
ဝ Мужская сперма. Некоторые женщины являются гиперчувствительным к гликопротеинам спермы. Поэтому при попадании семенной жидкости половые губы, вульва и кожа лобка краснеют и зудят.
ဝ Лекарственные препараты. Повышенное раздражающее действие имеют внутренние и наружные препараты, изготовленные на основе сульфаниламидов и йода.
У мужчин паразиты поражают только кишечник, а у женщин могут причинить вред и влагалищу, так как оно расположено близко с анальным отверстием. Правда, это происходит не часто. Единственными паразитами, способными совершить такую “миграцию”, являются острицы. При откладывании яиц острицы спускаются вниз — ближе к анальному отверстию, чем и могут вызвать проникновение во влагалище.
Вместе с зудом гельминтоз вызывает тошноту, рвоту, потерю аппетита, снижение массы тела, быструю утомляемость.
- Угасание гормональной функции (постменопауза).
Климакс сопровождается снижением уровня эстрогенов, прогестерона. Нарушается баланс влагалищной микрофлоры, и вместо полезных лакто- и бифидобактерий на слизистой начинают размножаться патогенные микроорганизмы. Выделений становится меньше, слизистая влагалища выглядит тонкой и бледной. Все это делает вульву склонной к сухости, жжению, зуду.

Его влияние настолько велико, что провоцирует даже зуд половых органов. Нередко бывает, что пациентки прошли все обследование у гинеколога, дерматолога, получили на руки хорошие анализы, а зуд не проходит. В большинстве случаев виной — хронический стресс.
- Болезни мочеполовой системы.
Например, цистит, уретрит. Сопутствующими симптомами являются рези в нижней части живота, сильная боль и жжение при мочеиспускании, неприятный запах мочи, примеси крови.
Если своевременно не начать лечить инфекционные патологии, развиваются опасные осложнения. Последствия — эндометрит, воспаление придатков и маточных труб, бесплодие и невынашивание беременности, нарушения внутриутробного развития плода.
Другими возможными причинами зуда половых органов могут быть:
- синдром раздраженного кишечника;
- геморрой;
- заболевания шейки матки;
- доброкачественные и злокачественные процессы шейки матки и вульвы;
- смещение внутриматочной спирали.
Несмотря на общепринятое мнение о том, что зуд половых органов встречается только у женщин, с данной проблемой довольно часто сталкиваются и мужчины, и дети.
Немедицинские причины

Несмотря на большое разнообразие медицинских причин, зуд в области половых органов может быть связан и с экзогенными факторами:
- Нижнее белье из синтетических материалов. Оно натирает кожу, препятствует ее дыханию;
- Механические повреждения во время бритья, полового акта;
- Пренебрежение правилами гигиены (несвоевременное принятие душа, использование прокладки более четырех часов);
- Использование чужих предметов одежды и быта (трусы, мочалка, полотенце);
- Гигиеническое средство с высоким уровнем рН;
- Продолжительный половой акт при недостаточном количестве лубриканта.
Дополнительные симптомы
Зуд половых органов очень редко встречается как единичный симптом. В большинстве случаев он сопровождается следующими признаками:
- сухость;
- покраснение;
- жжение;
- изменение характера выделений;
- изменение цвета кожи промежности;
- реже — отек мягких тканей.
Зуд при беременности
Помимо вышеперечисленных причин, зуд при беременности связан с перестройкой гормонального фона женщины:
- Иммунная система ослабевает, так как силы организма направлены на защиту плода;
- Меняется система кровообращения, половые губы отекают чаще, а чувствительность кожных покровов повышается.
Также нельзя исключать стресс, анемию, кандидоз, аллергические реакции, заболевания мочеполовой системы, воспаление слизистых оболочек влагалища.
Диагностика в клинике
При первых симптомах появления зуда как мужчинам, так и женщинам следует обратиться к врачу — урологу и гинекологу соответственно. Второй пункт — сдать анализ на скрытые инфекции. Только так вы можете точно удостовериться в наличии или отсутствии ЗППП.
Помимо этого, осмотр гинеколога должен быть дополнен гинекологическим осмотром, мазком на флору, бактериологическим посевом на флору, общим анализом крови, мочи, кала. Это минимальный и базовый список при появлении зуда.
В дальнейшем гинеколог или уролог может назначить более расширенный спектр анализов и обследований. Например, анализ крови на аллергены, гормоны, капрограмму с бактериоскопией, УЗИ органов малого таза и так далее.
Первая помощь до визита к врачу
Чтобы снизить интенсивность зуда, до выявления причины попробуйте соблюдать некоторые правила:
- откажитесь на время обследований от половой жизни, интенсивных физических нагрузок, долгого пребывания на жаре;
- придерживайтесь гипоаллергенной диеты, минимизируйте употребление фаст-фуда, выпечки, сладкого, соленого, маринованного;
- чаще обычного уделяйте внимание водным, гигиеническим процедурам.
Методы профилактики

Чтобы избежать развития воспалительных процессов, раздражения в области гениталий, а также предупредить появление различных заболеваний, очень важно:
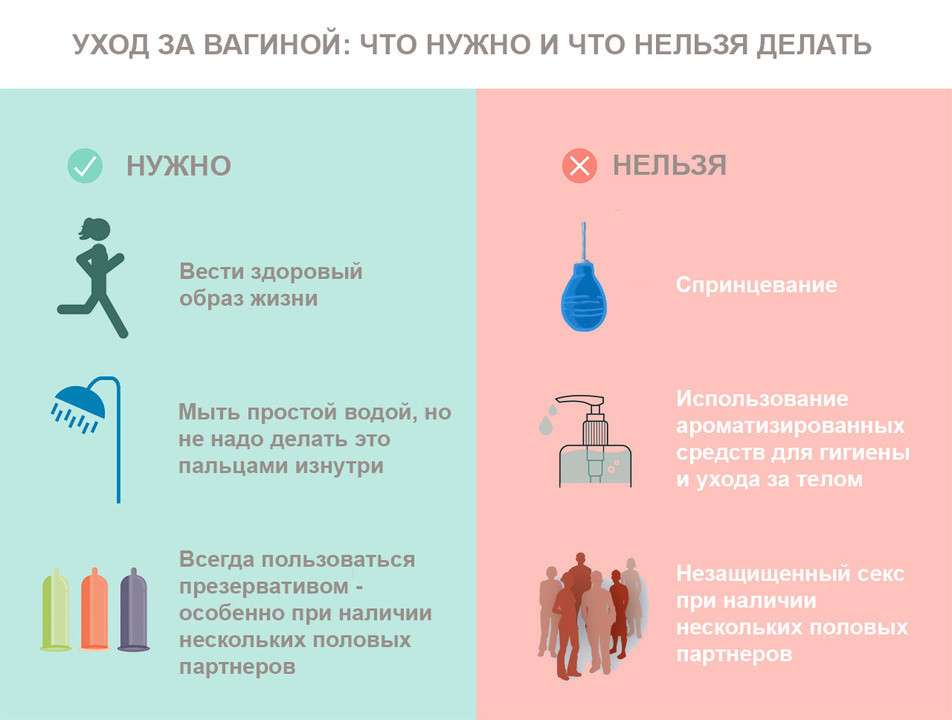
- Пользоваться методами контрацепции, а именно — презервативами, которые смогут защитить от заболеваний, передающихся половым путем.
- Н брать чужое нижнее белье, полотенце, мочалку и т.д.
- Соблюдать правила интимной гигиены и подмываться не реже 2 раз в день со средством, имеющим нейтральный рН.
- Не носить узкое и синтетическое белье. Вместо этого — приобретите шелковое и хлопковое.
- Меняйте гигиенические прокладки и тампоны не реже 1 раза в 2-3 часа.
- Избегайте случайных, незащищенных половых связей.
- Во время бритья используйте гель или пенку, чтобы уменьшать трение.
- Один раз в год проходить полный чекап организма.
Краткие выводы
Зуд в интимной зоне — это не самостоятельное заболевание. Его важно исследовать и изучать. В случае зуда заниматься самолечением не рекомендуется, так как его настоящая причина может перерасти в хроническую форму и дать осложнения.
Список использованной литературы
Г. М. Савельева “Гинекология. Национальное руководство”.
С. В. Рищук “Инфекционно-воспалительные заболевания женских половых органов: общие и частные вопросы инфекционного процесса”.
Российское общество акушеров-гинекологов “Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин”.
Зуд при беременности
Зуд при беременности — это патологическое состояние, которое является симптомом различных заболеваний, возникших или обострившихся во время гестации. Проявляется ощущением болезненно-щекочущего раздражения кожи и слизистых, которое вызывает рефлекс чесания. Возможно наличие сыпи, других кожных симптомов, признаков поражения различных органов и систем. Диагностируется при помощи биохимических, иммунологических, гормональных, аллергологических, микробиологических исследований, ПЦР, РИФ, ИФА, УЗИ. Для патогенетического и симптоматического лечения зуда используют антигистаминные препараты, кортикостероиды, эмоленты, седативные фитосредства.
МКБ-10
Общие сведения
По наблюдениям акушеров-гинекологов, временные или постоянные зудящие ощущения разной интенсивности возникает более чем у половины беременных. 45-50% пациенток жалуются на генитальный (интимный), 18-22% — на кожный, 8-10% — на анальный зуд. У некоторых женщин при беременности отмечается одновременное появление разных видов зуда. Обычно расстройство развивается вследствие обострения уже существующих заболеваний. В некоторых случаях причиной возникновения болезней, симптомом которых является зуд, становятся изменения, происходящие при беременности. Актуальность своевременной диагностики патологии, вызвавшей зудение кожи или слизистых, обусловлена риском развития серьезных акушерских осложнений при некоторых патологиях.

Причины
Специалисты в сферах акушерства называют множество факторов, способных спровоцировать возникновение зудящих ощущений у беременных. Зудом могут проявляться болезни, обострившиеся или возникшие в гестационном периоде, системные ответы организма на действие экзогенных агентов и эндогенных метаболитов. Наиболее распространенными причинами расстройства считаются:
- Кожные и грибковые заболевания. Зуд наблюдается при атопическом и контактном дерматите, дерматофитии, простом хроническом лишае, псориазе, себорее, экземе. Зудящие ощущения характерны для паразитарного поражения кожи — головного и лобкового педикулеза, чесотки. В холодное время года зуд сопровождает развитие ксероза. У многих пациенток эти расстройства выявляются еще до беременности, хотя заражение кожными паразитами или манифестация патологии возможны и в период гестации.
- Системные процессы. Зудом сопровождается эндогенная интоксикация естественными и патологическими метаболитами при некоторых формах онкопатологии (лимфоме Ходжкина, истинной полицитемии), болезнях печени с холестазом (вирусных гепатитах, желчнокаменной болезни, гепатозах), эндокринопатиях (сахарном диабете, гипертиреозе, гипотиреозе), железодефицитной анемии, терминальной почечной недостаточности при гломерулонефрите, пиелонефрите, гидронефрозе, нефролитиазе.
- Генитальные инфекции. Зачастую проявляются не кожным, а интимным зудом, возникающим из-за раздражения токсинами, и патологическими выделениями (белями). Симптом ярче выражен при кандидозе, генитальном герпесе, гарднереллезе, хламидиозе, гонорее. Снижение иммунитета и гормональная перестройка, характерные для беременности, часто приводят к развитию бактериального вагиноза, одним из признаков которого становится зуд в области гениталий.
- Урологические и проктологические болезни. Зуд в промежности вызывают не только интенсивные влагалищные бели, но и раздражение мочой при частом мочеиспускании у беременных с уретритом, циститом, пиелонефритом, патологические изменения, характерные для геморроя, анальных трещин, локальных перианальных дерматитов. Одной из причин анального зуда является энтеробиоз — глистная инвазия, при которой часть жизненного цикла паразита связана с поражением кожи возле ануса.
- Экзогенные воздействия. Влияние патологического агента может быть внешним (через кожу и слизистые оболочки) и внутренним (после всасывания в желудочно-кишечном тракте). В обоих случаях возможно развитие аллергической или токсической системной реакции с зудом разной интенсивности. Провоцирующими факторами чаще всего становятся лекарственные препараты (аспирин, антибиотики, анестетики), пищевые продукты, пыльца растений, шерсть животных, пыль, укусы насекомых.
- Неврологические и психические расстройства. Покалывание, парестезии, непостоянный интенсивный зуд, вызванные изменениями в периферической нервной системе, могут являться ранними признаками рассеянного склероза, предшествующими основной неврологической симптоматике. Нейрогенный зуд может быть последствием стресса, признаком постгерпетической невралгии, опухолей головного мозга. В редких случаях зудение проявляется в рамках тактильного галлюциноза.
- Дерматозы беременных. У 1,5-3,0% пациенток, как правило, имеющих наследственную предрасположенность, физиологические изменения при беременности (растяжение кожи с повреждением соединительной ткани, гиперэстрогения, перестройка иммунитета) провоцируют аллергическую реакцию или внутрипеченочный застой желчи. В результате развивается один из специфических гестационных зудящих дерматозов — атопический дерматит, пемфигоид, холестаз беременных.
Вероятными предпосылками для более частого появления зуда при различных болезнях у беременных являются повышение сухости кожи как следствие влияния прогестерона, физиологическое снижение иммунитета, направленное на сохранение гестации, растяжение и разрывы соединительнотканных волокон кожи с образованием аутоантигенов, нарушение естественной микрофлоры влагалища. Беременность также служит триггером для развития ряда заболеваний, сопровождающихся зудом, — гестационного диабета, послеродового аутоиммунного тиреоидита и др. Дополнительными факторами риска считаются ожирение, ношение синтетической одежды и белья, использование ароматизированных прокладок и раздражающих щелочных средств для ухода за кожей и гениталиями, несоблюдение правил личной гигиены, употребление острой пищи с приправами, специями.
Патогенез
Механизм возникновения зуда при беременности зависит от вызвавших его причин, однако ключевым звеном патогенеза во всех случаях является раздражение тех или иных участков афферентных путей, передающих нервные импульсы. Наиболее часто зуд возникает вследствие стимуляции периферических ноцирецепторов. Воздействие на рецепторный аппарат обычно оказывают медиаторы, образовавшиеся в ходе местной воспалительной, аллергической, аутоиммунной реакции, микробные токсины, метаболиты (желчные кислоты, азотистые соединения, глюкоза в высоких концентрациях), лекарственные препараты.
Возможно развитие зудящих ощущений вследствие повреждений, при которых воспалительная реакция носит вторичный характер, постоянных локальных воздействий (укусы насекомых, перемещение гельминтов, раздражение мочой, белями). Иногда патологическая афферентация, характерная для зуда, отмечается на фоне микроциркуляторных нарушений (например, при сахарном диабете), поражения чувствительных нервных волокон (при рассеянном склерозе). При объемных новообразованиях головного мозга, инсультах, невротических и психических расстройствах очаг патологической импульсации, субъективно воспринимаемой как зуд, локализуется в центральных отделах нервной системы.
Симптомы зуда при беременности
Основным признаком расстройства являются локальные или генерализованные зудящие ощущения различной интенсивности, от легкого покалывания и жжения до нестерпимого желания чесать или тереть кожу, слизистые. В зависимости от причин, на фоне которых возникло зудение, оно может быть постоянным или периодическим, служить единственным признаком заболевания или сопровождаться другими кожными проявлениями — покраснением, расчесами, макулезной, папулезной, везикулезной, пустулезной сыпью, шелушением. В целом клиническая картина отличается значительным полиморфизмом, определяется ведущей патологией, симптомом которой стал кожный или интимный зуд.
Осложнения
Болезни с интенсивным зудом могут осложняться вторичным инфицированием участков экскориаций. Вероятность развития акушерских осложнений зависит от влияния основного заболевания на беременность. Большинство кожных болезней, транзиторных аллергических реакций, дерматозов беременных вызывают дискомфорт и ухудшают качество жизни, но не представляют серьезной угрозы для женщины и плода. При тяжелом течении холестаза беременных, многих системных процессах повышается вероятность гестозов, самопроизвольного выкидыша, преждевременных родов, фетоплацентарной недостаточности, задержки развития плода, аномалий родовой деятельности, коагулопатических кровотечений, ДВС-синдрома. Возможными осложнениями инфекционных болезней, протекающих с зудом, являются хориоамнионит, внутриутробное инфицирование плода, послеродовые эндометриты, акушерский перитонит.
Диагностика
Основной задачей диагностического поиска при жалобах пациентки на зуд кожи, гениталий, перианальной области становится выявление причины, вызвавшей расстройство. Для постановки диагноза используется широкий спектр методов лабораторной и инструментальной диагностики, позволяющих определить состояние разных органов, систем, обнаружить биохимические маркеры заболевания. Кроме гинекологического осмотра, общих анализов крови и мочи при беременности рекомендованы:
- Биохимический анализ крови. Показательными для некоторых болезней являются данные об уровне глюкозы, желчных кислот, общего билирубина, холестерина, триглицеридов, сывороточного железа, мочевины, мочевой кислоты, креатинина, ферментов (АлТ, АсТ, ЩФ), составе белковых фракций крови.
- Гормональные исследования. Для исключения эндокринопатий, проявляющихся зудом кожи, слизистых используют индекс инсулинорезистентности, оценку содержания в крови инсулина, ТТГ, тироксина, трийодтиронина, тироксинсвязывающего глобулина. В ряде случаев определяют уровень половых гормонов.
- Исследование иммунного и аллергического статуса. Подтверждением атопического характера заболевания служит повышенная концентрация в крови IgE, гистамина. При некоторых расстройствах выявляются специфические маркеры аутоиммунных процессов (антитела к коллагену, АТ-ТПО, АТ рТТГ).
- Диагностика инфекций. Высокочувствительными методами выявления инфекционных болезней являются полимеразная цепная реакция, РИФ, ИФА. С их помощью можно обнаружить признаки генитального герпеса, кандидоза, хламидиоза, микоплазмоза, уреаплазмоза, других урогинекологических заболеваний.
- Посев отделяемого урогенитального тракта. Микробиологическое исследование позволяет не только определить возбудителя инфекционной болезни, но и оценить его чувствительность к антибактериальным препаратам. Метод особенно показан пациенткам с зудом вульвы, влагалища, мочеиспускательного канала.
При наличии элементов сыпи проводится анализ соскоба или отделяемого кожи. Для оценки морфологического состояния различных органов используют безопасную для плода ультразвуковую диагностику — УЗИ почек, печени, желчного пузыря, малого таза. В качестве дополнительных методов могут быть рекомендованы химико-токсикологические анализы, гистологическое исследование биоптатов, соскоб на энтеробиоз, анализ кала на яйца гельминтов. Дифференциальная диагностика обычно осуществляется между заболеваниями, при которых в период беременности возникает зуд. Кроме акушера-гинеколога и дерматолога по показаниям пациентку консультируют венеролог, инфекционист, эндокринолог, гастроэнтеролог, гепатолог и уролог.
Лечение зуда при беременности
При разработке тактики ведения пациентки с жалобами на зудящие ощущения учитывают влияние основного заболевания на гестацию. В большинстве случаев возможна пролонгация беременности до срока физиологических родов. Схема лечения определяется протоколом для соответствующего расстройства, может включать антибиотики, гормоны, противогрибковые, гормональные, антиконвульсивные препараты, средства из других фармакотерапевтических групп с учетом их возможного влияния на развитие плода. Для уменьшения или устранения зуда эффективна неспецифическая патогенетическая и симптоматическая терапия:
- Антигистаминные препараты. За счет блокады гистаминовых рецепторов уменьшается передача возбуждения по чувствительным С-волокнам, снижается выброс медиаторов тучными клетками. Подавление аллергической реакции позволяет существенно снизить интенсивность зуда или полностью его прекратить.
- Глюкокортикоиды. Локальное нанесение кортикостероидных мазей, кремов, эмульсий оказывает выраженный противозудный эффект. Местное лечение более результативно при ограниченных дерматитах и дерматозах. С учетом возможного воздействия на плод системные кортикостероиды при гестации применяют ограниченно.
- Эмоленты. Поскольку при беременности кожа становится более сухой, что усиливает зуд, ее увлажнение и смягчение оказывают положительный терапевтический эффект. Средства этой группы также позволяют ускорить восстановление поврежденного эпидермиса и липидных межклеточных структур кожи.
- Седативные фитопрепараты. Из-за взаимного влияния зуда и эмоциональных расстройств (плохого настроения, раздражительности), назначение успокоительных сборов дает возможность уменьшить интенсивность восприятия дискомфортных ощущений на уровне ЦНС. Седативная терапия также способствует нормализации нарушенного сна.
Пациентке советуют исключить из рациона продукты, усиливающие раздражение или способные вызывать аллергию, нормализовать питьевой режим, достаточно отдыхать, избегать стрессов. Обычно беременным с зудом рекомендуется естественное родоразрешение. Кесарево сечение выполняется лишь при наличии акушерских показаний.
Прогноз и профилактика
При отсутствии системных заболеваний исход беременности у женщин с зудом обычно благоприятный. Прогноз ухудшается при выявлении серьезных соматических болезней, эндокринопатий. С профилактической целью пациенткам, страдающим кожной и другой патологией, при планировании беременности необходимо учитывать рекомендации дерматолога и профильных специалистов. Беременным без сопутствующей патологии рекомендуется тщательно соблюдать правила личной гигиены, отказаться от синтетического белья, увлажнять кожу натуральными средствами, избегать ситуаций, в которых резко усиливается потоотделение — пребывания в душных помещениях, перегрева на солнце. Для стирки белья и одежды лучше применять бесфосфатные нейтральные стиральные порошки.
3. Некоторые особенности дерматозов беременных/ Кочергин Н., Никитина Е., Цыкин А.// Врач. – 2010 — №1.
4. Особенности клиники,диагностики и терапии кожных заболеваний у беременных: Автореферат диссертации / Никитина Е.А. – 2013.
Зуд и жжение при беременности: уход за интимной зоной во время беременности

Ожидание малыша – один из самых чудесных периодов в жизни женщины. Ее мысли сосредоточены на мечтах о будущем крохе и радостных хлопотах о детских вещах, коляске, игрушках. Но изменения в организме подчас готовят будущей маме неприятные сюрпризы. Так, многие женщины чувствуют сухость, зуд и жжение в интимной зоне при беременности. Чем же они вызваны?
Почему возникают зуд и жжение в интимной зоне во время беременности
Во время ожидания малыша гормональный фон женщины полностью перестраивается, в результате изменяется и микрофлора влагалища, что приводит к появлению патогенных бактерий и грибков, вызывающих неприятные ощущения. Если к этому добавляется ношение синтетического нижнего белья, использование гигиенических прокладок с отдушками, слишком жаркая погода, то могут появиться такие неприятные симптомы, как сухости, жжение и зуд в интимной зоне при беременности. Многие женщины готовы пожертвовать хорошим самочувствием ради здоровья малыша. Опасаясь принимать лекарства, они терпят дискомфорт до самых родов. Однако зуд, боль и жжение во время беременности заставляют будущую маму пребывать в состоянии постоянного стресса, что только усиливает неприятные ощущения. Если вы чувствуете дискомфорт в интимной зоне, обратитесь к доктору, который расскажет, чем он вызван, и поможет подобрать правильное лечение.
Какие заболевания интимной зоны могут возникнуть при беременности
Часто будущую маму при беременности беспокоят раздражающие выделения с неприятным запахом, зуд, сухость. Причиной может быть одна из инфекций:
- молочница. К ее появлению приводит размножение дрожжевых грибков на слизистой интимной зоны. Инфекция может передаться ребенку во время родов, поражая слизистые оболочки рта и половых органов;
- бактериальный вагиноз. Вызывается патогенными бактериями и проявляется в виде серых выделений с неприятным запахом;
- инфекции мочевыводящих путей. Враждебные микроорганизмы при мочеиспускании из интимной зоны проникают в мочевыделительные органы. Резь и жжение – первые признаки этого состояния. Это не причиняет вреда ребенку, но может привести к воспалению почек, опасному для будущей мамы.
Если вовремя обратиться к врачу и пройти необходимое лечение, можно избежать опасных осложнений.
Советы по интимной гигиене будущей мамы
Жжение и зуд в интимной зоне при беременности можно предотвратить. Вот 6 простых рекомендаций, которые помогут снизить риск развития инфекций:
- Принимайте душ не чаще 2 раз в день. Вода и мыло удаляют естественную защиту – полезные микробы.
- Выбирайте гели для интимной гигиены, содержащие молочную кислоту или экстракты растений: липы, ромашки, голубого лотоса, белого чая. Эти природные компоненты положительно влияют на состояние самой деликатной зоны нашего тела.
- Тщательно сушите тело после интимного туалета хлопчатобумажным полотенцем. Не пользуйтесь одним полотенцем с другими членами семьи.
- Носите трусики из 100%-ного хлопка, которые помогают коже дышать и не создают «парникового эффекта», особенно в жару.
- Используйте прокладки с наполнителем из хлопкового экстракта. Они хорошо пропускают кислород, разрушающий дрожжевые грибки.
- Замените ванну душем. Горячая мыльная вода может занести внутрь тела грязь и смывает полезные бактерии. Если очень хочется понежиться в ванне, сначала вымойтесь под душем. Вместо пены используйте морскую соль.
Тантум® Роза для комфорта интимной зоны во время беременности
Чтобы облегчить болевые ощущения, зуд и жжение во время беременности, можно использовать раствор для спринцеваний или порошок для приготовления раствора Тантум® Роза. Препарат действует уже через 20 минут после первого применения 1 . Он влияет только на патогенную микрофлору 2 , а также помогает организму самостоятельно бороться с воспалением. Тантум® Роза разрешен для спринцевания беременными женщинами и молодыми мамами во время грудного вскармливания 3 .
Источник https://expertclinics.ru/articles/zud-v-intimnoy-zone-prichiny-i-simptomy/
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_gynaecology/pregnancy-itching
Источник https://tantum-rosa.net/articles/pravilnyy-ukhod-za-intimnoy-zonoy-vo-vremya-beremennosti/